Corazón
Definición
| Corazón | |
|---|---|
 El corazón humano | |
| Terminología anatómica |
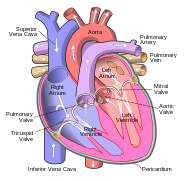
En humanos, otros mamíferos y aves, el corazón se divide en cuatro cámaras: aurícula superior izquierda y derecha; y los ventrículos inferiores izquierdo y derecho. Comúnmente, la aurícula derecha y el ventrículo se denominan juntos como el corazón derecho y sus contrapartes izquierdas como el corazón izquierdo . Los peces, por el contrario, tienen dos cámaras, un atrio y un ventrículo, mientras que los reptiles tienen tres cámaras. En un corazón sano, la sangre fluye en un sentido a través del corazón debido a las válvulas cardíacas, que evitan el reflujo. El corazón está encerrado en un saco protector, el pericardio, que también contiene una pequeña cantidad de líquido. La pared del corazón está formada por tres capas: epicardio, miocardio y endocardio.
El corazón bombea sangre con un ritmo determinado por un grupo de células marcapasos en el nódulo sinoauricular. Estos generan una corriente que causa la contracción del corazón, viajando a través del nodo auriculoventricular y a lo largo del sistema de conducción del corazón. El corazón recibe sangre baja en oxígeno de la circulación sistémica, que ingresa a la aurícula derecha desde la vena cava superior e inferior y pasa al ventrículo derecho. Desde aquí se bombea a la circulación pulmonar, a través de los pulmones, donde recibe oxígeno y emite dióxido de carbono. La sangre oxigenada vuelve a la aurícula izquierda, pasa a través del ventrículo izquierdo y se bombea a través de la aorta hacia la circulación sistémica, donde el oxígeno se utiliza y se metaboliza a dióxido de carbono. El corazón late a un ritmo de reposo cercano a 72 latidos por minuto.
Las enfermedades cardiovasculares (CVD, por sus siglas en inglés) son la causa más común de muerte en el mundo a partir de 2008, y representan el 30% de las muertes. De estos, más de tres cuartos son el resultado de una enfermedad de la arteria coronaria y un derrame cerebral. Los factores de riesgo incluyen: fumar, tener sobrepeso, poco ejercicio, colesterol alto, presión arterial alta y diabetes mal controlada, entre otros. Las enfermedades cardiovasculares con frecuencia no tienen síntomas o pueden causar dolor en el pecho o dificultad para respirar. El diagnóstico de la enfermedad cardíaca a menudo se realiza tomando un historial médico, escuchando los sonidos cardíacos con un estetoscopio, ECG y ultrasonido. Los especialistas que se enfocan en las enfermedades del corazón se llaman cardiólogos, aunque muchas especialidades de la medicina pueden estar involucradas en el tratamiento.
Estructura
Ubicación y forma
El corazón humano está situado en el mediastino medio, a nivel de las vértebras torácicas T5-T8. Un saco de doble membrana llamado pericardio rodea el corazón y se adhiere al mediastino. La superficie posterior del corazón se encuentra cerca de la columna vertebral, y la superficie frontal se encuentra detrás del esternón y los cartílagos de las costillas. La parte superior del corazón es el punto de unión de varios vasos sanguíneos grandes: la vena cava, la aorta y el tronco pulmonar. La parte superior del corazón está ubicada al nivel del tercer cartílago costal. La punta inferior del corazón, el ápice, se encuentra a la izquierda del esternón (8 a 9 cm desde la línea media) entre la unión de la cuarta y quinta costillas cerca de su articulación con los cartílagos costales.
La parte más grande del corazón suele estar ligeramente desplazada hacia el lado izquierdo del pecho (aunque ocasionalmente puede estar desplazada hacia la derecha) y se siente que está a la izquierda porque el corazón izquierdo es más fuerte y más grande, ya que bombea a todos partes del cuerpo. Debido a que el corazón está entre los pulmones, el pulmón izquierdo es más pequeño que el pulmón derecho y tiene una muesca cardíaca en su borde para acomodar el corazón. El corazón tiene forma de cono, con su base colocada hacia arriba y disminuyendo gradualmente hacia el ápice. Un corazón adulto tiene una masa de 250-350 gramos (9-12 oz). El corazón es típicamente del tamaño de un puño: 12 cm (5 pulgadas) de largo, 8 cm (3,5 pulgadas) de ancho y 6 cm (2,5 pulgadas) de grosor. Los atletas bien entrenados pueden tener corazones mucho más grandes debido a los efectos del ejercicio en el músculo cardíaco, de forma similar a la respuesta del músculo esquelético.
Cámaras
El corazón tiene cuatro cámaras, dos aurículas superiores, las cámaras receptoras y dos ventrículos inferiores, las cámaras de descarga. Las aurículas se abren a los ventrículos a través de las válvulas atrioventriculares, presentes en el tabique atrioventricular. Esta distinción es visible también en la superficie del corazón como el surco coronario. Hay una estructura en forma de oreja en la aurícula derecha superior llamada apéndice auricular derecho, o aurícula, y otra en la aurícula izquierda superior, la orejuela auricular izquierda. La aurícula derecha y el ventrículo derecho juntos a veces se conocen como el corazón derecho . Del mismo modo, la aurícula izquierda y el ventrículo izquierdo juntos a veces se conocen como el corazón izquierdo. Los ventrículos están separados uno del otro por el tabique interventricular, visible en la superficie del corazón como el surco longitudinal anterior y el surco interventricular posterior.
El esqueleto cardíaco está hecho de tejido conectivo denso y esto le da estructura al corazón. Forma el tabique atrioventricular que separa las aurículas de los ventrículos y los anillos fibrosos que sirven de base para las cuatro válvulas cardíacas. El esqueleto cardíaco también proporciona un límite importante en el sistema de conducción eléctrica del corazón ya que el colágeno no puede conducir la electricidad. El tabique interauricular separa las aurículas y el tabique interventricular separa los ventrículos. El tabique interventricular es mucho más grueso que el tabique interauricular, ya que los ventrículos necesitan generar una mayor presión cuando se contraen.
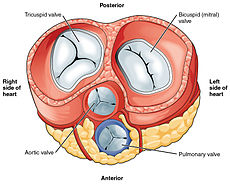
Válvulas
El corazón tiene cuatro válvulas, que separan sus cámaras. Una válvula se encuentra entre cada atrio y el ventrículo, y una válvula descansa a la salida de cada ventrículo.
Las válvulas entre las aurículas y los ventrículos se llaman válvulas atrioventriculares. Entre la aurícula derecha y el ventrículo derecho está la válvula tricúspide. La válvula tricúspide tiene tres cúspides, que se conectan a las cuerdas tendinosas y tres músculos papilares denominados los músculos anterior, posterior y septal, después de sus posiciones relativas. Los valvas mitrales entre la aurícula izquierda y el ventrículo izquierdo. También se conoce como válvula bicúspide debido a que tiene dos cúspides, una cúspide anterior y una posterior. Estas cúspides también se unen a través de cuerdas tendinosas a dos músculos papilares que se proyectan desde la pared ventricular.
Los músculos papilares se extienden desde las paredes del corazón a las válvulas mediante conexiones cartilaginosas llamadas cuerdas tendinosas. Estos músculos evitan que las válvulas caigan demasiado hacia atrás cuando se cierran. Durante la fase de relajación del ciclo cardíaco, los músculos papilares también se relajan y la tensión en las cuerdas tendinosas es leve. A medida que las cámaras del corazón se contraen, también lo hacen los músculos papilares. Esto crea tensión en las cuerdas tendinosas, ayudando a mantener las cúspides de las válvulas auriculoventriculares en su lugar y evitando que vuelvan a las aurículas.
Dos válvulas semilunares adicionales se sientan a la salida de cada uno de los ventrículos. La válvula pulmonar se encuentra en la base de la arteria pulmonar. Esto tiene tres cúspides que no están unidas a ningún músculo papilar. Cuando el ventrículo se relaja, la sangre fluye de regreso al ventrículo desde la arteria y este flujo de sangre llena la válvula de bolsillo, presionando contra las cúspides que se cierran para sellar la válvula. La válvula aórtica semilunar está en la base de la aorta y también no está unida a los músculos papilares. Esto también tiene tres cúspides que se cierran con la presión de la sangre que fluye hacia atrás desde la aorta.
Corazón derecho
El corazón derecho consta de dos cámaras, la aurícula derecha y el ventrículo derecho, separadas por una válvula, la válvula tricúspide.
La aurícula derecha recibe sangre casi continuamente de las dos principales venas del cuerpo, la vena cava superior e inferior. Una pequeña cantidad de sangre de la circulación coronaria también drena a la aurícula derecha a través del seno coronario, que está inmediatamente arriba y en el medio de la abertura de la vena cava inferior. En la pared de la aurícula derecha hay una depresión de forma ovalada conocida como fosa oval, que es el remanente de una abertura en el corazón del feto conocida como foramen oval. La mayor parte de la superficie interna de la aurícula derecha es lisa, la depresión de la fosa oval es media, y la superficie anterior tiene crestas prominentes de músculos pectinatos, que también están presentes en el apéndice auricular derecho.
La aurícula derecha está conectada al ventrículo derecho por la válvula tricúspide. Las paredes del ventrículo derecho están revestidas con trabeculae carneae, crestas de músculo cardíaco cubiertas por endocardio. Además de estas crestas musculares, una banda de músculo cardíaco, también cubierta por endocardio, conocida como banda moderadora, refuerza las paredes finas del ventrículo derecho y desempeña un papel crucial en la conducción cardíaca. Surge de la parte inferior del tabique interventricular y cruza el espacio interior del ventrículo derecho para conectarse con el músculo papilar inferior. El ventrículo derecho se estrecha hacia el tronco pulmonar, dentro del cual expulsa sangre al contraerse. El tronco pulmonar se ramifica en las arterias pulmonares izquierda y derecha que llevan la sangre a cada pulmón. La válvula pulmonar se encuentra entre el corazón derecho y el tronco pulmonar.
Corazón izquierdo
El corazón izquierdo tiene dos cámaras: la aurícula izquierda y el ventrículo izquierdo, separadas por la válvula mitral.
La aurícula izquierda recibe sangre oxigenada desde los pulmones a través de una de las cuatro venas pulmonares. La aurícula izquierda tiene una salida llamada apéndice auricular izquierdo. Al igual que la aurícula derecha, la aurícula izquierda está llena de músculos pectinatos. La aurícula izquierda está conectada al ventrículo izquierdo por la válvula mitral.
El ventrículo izquierdo es mucho más grueso en comparación con el derecho, debido a la mayor fuerza necesaria para bombear sangre a todo el cuerpo. Al igual que el ventrículo derecho, la izquierda también tiene trabeculae carneae, pero no hay banda moderadora. El ventrículo izquierdo bombea sangre al cuerpo a través de la válvula aórtica y hacia la aorta. Dos pequeñas aberturas sobre la válvula aórtica llevan sangre al corazón mismo, la arteria coronaria principal izquierda y la arteria coronaria derecha.
Pared del corazón
La pared del corazón está formada por tres capas: el endocardio interno, el miocardio medio y el epicardio externo. Estos están rodeados por un saco de doble membrana llamado pericardio.
La capa más interna del corazón se llama endocardio. Está formado por un revestimiento de epitelio escamoso simple y cubre cámaras y válvulas del corazón. Es continuo con el endotelio de las venas y arterias del corazón, y se une al miocardio con una capa delgada de tejido conectivo. El endocardio, al secretar endotelinas, también puede desempeñar un papel en la regulación de la contracción del miocardio.
La capa media de la pared del corazón es el miocardio, que es el músculo cardíaco, una capa de tejido muscular estriado involuntario rodeado por un marco de colágeno. El patrón del músculo cardíaco es elegante y complejo, ya que las células musculares giran y giran alrededor de las cámaras del corazón, con los músculos externos formando un patrón de figura 8 alrededor de las aurículas y alrededor de las bases de los grandes vasos y los músculos internos formando una figura 8 alrededor de los dos ventrículos y avanzando hacia el ápice. Este complejo patrón de remolinos permite que el corazón bombee sangre de manera más efectiva.
Existen dos tipos de células en el músculo cardíaco: las células musculares que tienen la capacidad de contraerse fácilmente y las células marcapasos del sistema de conducción. Las células musculares constituyen la mayor parte (99%) de las células en las aurículas y los ventrículos. Estas células contráctiles están conectadas por discos intercalados que permiten una respuesta rápida a los impulsos de potencial de acción de las células del marcapasos. Los discos intercalados permiten que las células actúen como sincitio y habiliten las contracciones que bombean sangre a través del corazón hacia las arterias principales. Las células del marcapasos constituyen el 1% de las células y forman el sistema de conducción del corazón. En general, son mucho más pequeños que las células contráctiles y tienen pocas miofibrillas, lo que les da una contractibilidad limitada. Su función es similar en muchos aspectos a las neuronas. El tejido del músculo cardíaco tiene autorritmicidad,
Hay proteínas específicas expresadas en las células del músculo cardíaco. Estos se asocian principalmente con la contracción muscular y se unen con actina, miosina, tropomiosina y troponina. Incluyen MYH6, ACTC1, TNNI3, CDH2 y PKP2. Otras proteínas expresadas son MYH7 y LDB3 que también se expresan en el músculo esquelético.
Pericardio
El pericardio es el saco que rodea el corazón. La superficie exterior dura del pericardio se llama membrana fibrosa. Esto está revestido por una doble membrana interna llamada membrana serosa que produce líquido pericárdico para lubricar la superficie del corazón. La parte de la membrana serosa unida a la membrana fibrosa se denomina pericardio parietal, mientras que la parte de la membrana serosa adherida al corazón se conoce como pericardio visceral. El pericardio está presente para lubricar su movimiento contra otras estructuras dentro del tórax, para mantener la posición del corazón estabilizada dentro del tórax y para proteger al corazón de la infección.
Circulación coronaria
El tejido cardíaco, como todas las células del cuerpo, necesita ser suministrado con oxígeno, nutrientes y una forma de eliminar los desechos metabólicos. Esto se logra mediante la circulación coronaria, que incluye arterias, venas y vasos linfáticos. El flujo sanguíneo a través de los vasos coronarios ocurre en picos y valles relacionados con la relajación o contracción del músculo cardíaco.
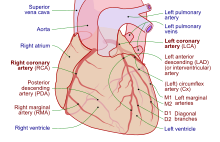
El tejido del corazón recibe sangre de dos arterias que surgen justo por encima de la válvula aórtica. Estas son la arteria coronaria principal izquierda y la arteria coronaria derecha. La arteria coronaria principal izquierda se divide poco después de dejar la aorta en dos vasos, la descendente anterior izquierda y la arteria circunfleja izquierda. La arteria descendente anterior izquierda suministra tejido cardíaco y el frente, el lado externo y el tabique del ventrículo izquierdo. Lo hace ramificándose en arterias más pequeñas: ramas diagonales y septales. La circunfleja izquierda suministra la parte posterior y la parte inferior del ventrículo izquierdo. La arteria coronaria derecha suministra la aurícula derecha, el ventrículo derecho y las secciones posteriores inferiores del ventrículo izquierdo. La arteria coronaria derecha también suministra sangre al nódulo auriculoventricular (en aproximadamente el 90% de las personas) y al nódulo sinoauricular (en aproximadamente el 60% de las personas). La arteria coronaria derecha corre en un surco en la parte posterior del corazón y la arteria descendente anterior izquierda corre en una ranura en la parte delantera. Hay una variación significativa entre las personas en la anatomía de las arterias que suministran el corazón. Las arterias se dividen en sus partes más avanzadas en ramas más pequeñas que se unen en los bordes de cada distribución arterial.
El seno coronario es una vena grande que drena a la aurícula derecha y recibe la mayor parte del drenaje venoso del corazón. Recibe sangre de la gran vena cardíaca (que recibe la aurícula izquierda y ambos ventrículos), la vena cardíaca posterior (drenando la parte posterior del ventrículo izquierdo), la vena cardíaca media (drenando la parte inferior de los ventrículos izquierdo y derecho) y la pequeña venas cardíacas. Las venas cardíacas anteriores drenan la parte frontal del ventrículo derecho y drenan directamente hacia la aurícula derecha.
Existen redes linfáticas pequeñas llamadas plexos debajo de cada una de las tres capas del corazón. Estas redes se juntan en un tronco principal izquierdo y un tronco principal derecho, que viajan por la ranura entre los ventrículos que existe en la superficie del corazón, recibiendo vasos más pequeños a medida que viajan hacia arriba. Estos vasos luego viajan al surco auriculoventricular y reciben un tercer vaso que drena la sección del ventrículo izquierdo que se sienta en el diafragma. El vaso izquierdo se une con este tercer vaso y viaja a lo largo de la arteria pulmonar y la aurícula izquierda, terminando en el nodo traqueobronquial inferior. El vaso derecho viaja a lo largo de la aurícula derecha y la parte del ventrículo derecho que se sienta en el diafragma. Por lo general, se desplaza por delante de la aorta ascendente y luego termina en un nodo braquiocefálico.
Inervación
El corazón recibe señales nerviosas del nervio vago y de los nervios que surgen del tronco simpático. Estos nervios actúan para influenciar, pero no controlar, la frecuencia cardíaca. Los nervios simpáticos también influyen en la fuerza de la contracción del corazón. Las señales que viajan a lo largo de estos nervios surgen de dos pares de centros cardiovasculares en el bulbo raquídeo. El nervio vago del sistema nervioso parasimpático actúa para disminuir la frecuencia cardíaca y los nervios del tronco simpático actúan para aumentar la frecuencia cardíaca. Estos nervios forman una red de nervios que se encuentra sobre el corazón llamado plexo cardíaco.
El nervio vago es un nervio largo y errante que emerge del tronco encefálico y proporciona estimulación parasimpática a una gran cantidad de órganos en el tórax y el abdomen, incluido el corazón. Los nervios del tronco simpático emergen a través de los ganglios torácicos T1-T4 y viajan a los ganglios sinoauricular y auriculoventricular, así como a las aurículas y los ventrículos. Los ventrículos están más vigorosamente inervados por las fibras simpáticas que las parasimpáticas. La estimulación simpática causa la liberación del neurotransmisor norepinefrina (también conocida como noradrenalina) en la unión neuromuscular de los nervios cardíacos. Esto acorta el período de repolarización, lo que acelera la tasa de despolarización y contracción, lo que resulta en un aumento de la frecuencia cardíaca. Abre canales iónicos de sodio y calcio controlados por ligando o químicos.
Desarrollo
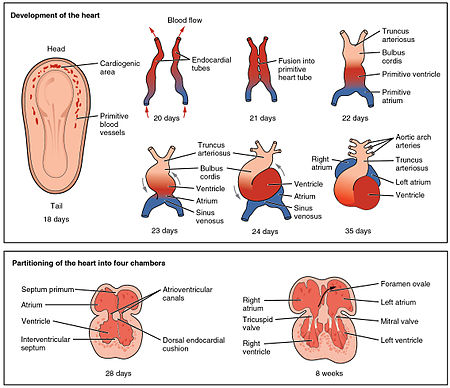
El corazón es el primer órgano funcional que se desarrolla y comienza a latir y bombear sangre a las tres semanas de la embriogénesis. Este inicio temprano es crucial para el desarrollo embrionario y prenatal posterior.
El corazón se deriva de mesénquima esplanchnopleúrico en la placa neural que forma la región cardiogénica. Aquí se forman dos tubos endocárdicos que se fusionan para formar un tubo cardíaco primitivo conocido como el corazón tubular. Entre la tercera y la cuarta semana, el tubo cardíaco se alarga y comienza a plegarse para formar una S en el pericardio. Esto coloca las cámaras y los vasos principales en la alineación correcta para el corazón desarrollado. El desarrollo adicional incluirá la formación de septos y válvulas y la remodelación de las cámaras del corazón. Al final de la quinta semana, los septa están completos y las válvulas del corazón se completan antes de la novena semana.
Antes de la quinta semana, hay una abertura en el corazón del feto conocida como foramen oval. El foramen oval permitió que la sangre en el corazón del feto pasara directamente de la aurícula derecha a la aurícula izquierda, permitiendo que algo de sangre pasara por los pulmones. En segundos después del nacimiento, un colgajo de tejido conocido como el tabique primario que anteriormente actuaba como una válvula cierra el foramen oval y establece el patrón típico de circulación cardíaca. Una depresión en la superficie de la aurícula derecha permanece donde el foramen oval una vez paredes, llamado fosa oval.
El corazón embrionario comienza a latir alrededor de 22 días después de la concepción (5 semanas después del último período menstrual normal, LMP). Comienza a latir a una velocidad cercana a la de la madre, que es de aproximadamente 75-80 latidos por minuto (lpm). La frecuencia cardíaca embrionaria se acelera y alcanza una tasa máxima de 165-185 lpm a principios de la séptima semana (principios de la novena semana después de la LMP). Después de las 9 semanas (inicio de la etapa fetal) comienza a desacelerarse, disminuyendo a alrededor de 145 (± 25) ppm al nacer. No hay diferencia en las frecuencias cardíacas femeninas y masculinas antes del nacimiento.
Fisiología
El flujo de sangre
El corazón funciona como una bomba en el sistema circulatorio para proporcionar un flujo continuo de sangre por todo el cuerpo. Esta circulación consiste en la circulación sistémica hacia y desde el cuerpo y la circulación pulmonar hacia y desde los pulmones. La sangre en la circulación pulmonar intercambia dióxido de carbono por oxígeno en los pulmones a través del proceso de respiración. La circulación sistémica transporta oxígeno al cuerpo y devuelve dióxido de carbono y sangre relativamente desoxigenada al corazón para transferirlo a los pulmones.
El corazón correcto recoge sangre desoxigenada de dos venas grandes, la vena cava superior e inferior. La sangre se acumula en la aurícula derecha e izquierda continuamente. La vena cava superior drena la sangre desde arriba del diafragma y desemboca en la parte superior de la espalda de la aurícula derecha. La vena cava inferior drena la sangre desde debajo del diafragma y desemboca en la parte posterior de la aurícula por debajo de la abertura de la vena cava superior. Inmediatamente arriba y hacia la mitad de la abertura de la vena cava inferior está la abertura del seno coronario de paredes delgadas. Además, el seno coronario devuelve sangre desoxigenada del miocardio a la aurícula derecha. La sangre se acumula en la aurícula derecha. Cuando la aurícula derecha se contrae, la sangre se bombea a través de la válvula tricúspide hacia el ventrículo derecho. A medida que el ventrículo derecho se contrae, la válvula tricúspide se cierra y la sangre se bombea hacia el tronco pulmonar a través de la válvula pulmonar. El tronco pulmonar se divide en arterias pulmonares y arterias progresivamente más pequeñas a lo largo de los pulmones, hasta que llega a los capilares. Cuando estos pasan por los alvéolos, el dióxido de carbono se intercambia por oxígeno. Esto sucede a través del proceso pasivo de difusión.
En el corazón izquierdo , la sangre oxigenada se devuelve a la aurícula izquierda a través de las venas pulmonares. Luego se bombea al ventrículo izquierdo a través de la válvula mitral y hacia la aorta a través de la válvula aórtica para la circulación sistémica. La aorta es una arteria grande que se ramifica en muchas arterias más pequeñas, arteriolas y, en última instancia, capilares. En los capilares, el oxígeno y los nutrientes de la sangre se suministran a las células del cuerpo para el metabolismo y se intercambian por dióxido de carbono y productos de desecho. La sangre capilar, ahora desoxigenada, viaja hacia vénulas y venas que finalmente se acumulan en la vena cava superior e inferior, y en el corazón derecho.
Ciclo cardíaco
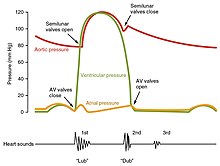
El ciclo cardíaco se refiere a la secuencia de eventos en los que el corazón se contrae y se relaja con cada latido cardíaco. El período de tiempo durante el cual los ventrículos se contraen, forzando a la sangre a salir hacia la aorta y la arteria pulmonar principal, se conoce como sístole, mientras que el período durante el cual los ventrículos se relajan y rellenan con sangre se conoce como diástole. Las aurículas y los ventrículos funcionan en concierto, por lo que en la sístole cuando los ventrículos se contraen, las aurículas se relajan y recogen sangre. Cuando los ventrículos se relajan en la diástole, las aurículas se contraen para bombear sangre a los ventrículos. Esta coordinación asegura que la sangre se bombea de manera eficiente al cuerpo.
Al comienzo del ciclo cardíaco, los ventrículos se relajan. Mientras lo hacen, se llenan con sangre que pasa a través de las valvas mitral y tricúspide abiertas. Una vez que los ventrículos han completado la mayor parte de su llenado, las aurículas se contraen, lo que obliga a la sangre a entrar en los ventrículos y cebar la bomba. Luego, los ventrículos comienzan a contraerse. A medida que la presión aumenta dentro de las cavidades de los ventrículos, las válvulas mitral y tricúspide se cierran forzosamente. A medida que la presión dentro de los ventrículos aumenta aún más, excediendo la presión con la aorta y las arterias pulmonares, se abren las válvulas aórtica y pulmonar. La sangre sale del corazón y la presión dentro de los ventrículos cae. Simultáneamente, las aurículas se rellenan a medida que la sangre fluye hacia la aurícula derecha a través de la vena cava superior e inferior, y en la aurícula izquierda a través de las venas pulmonares. Finalmente, cuando la presión dentro de los ventrículos cae por debajo de la presión dentro de la aorta y las arterias pulmonares, las válvulas aórtica y pulmonar se cierran. Los ventrículos comienzan a relajarse, las válvulas mitral y tricúspide se abren, y el ciclo comienza de nuevo.
Salida cardíaca
El gasto cardíaco (CO) es una medida de la cantidad de sangre bombeada por cada ventrículo (volumen sistólico) en un minuto. Esto se calcula multiplicando el volumen sistólico (SV) por los latidos por minuto de la frecuencia cardíaca (FC). Entonces eso: CO = SV x HR. El gasto cardíaco se normaliza al tamaño corporal a través del área de superficie corporal y se denomina índice cardíaco.
El gasto cardíaco promedio, que utiliza un volumen sistólico promedio de aproximadamente 70 ml, es de 5,25 l / min, con un rango normal de 4,0-8,0 l / min. El volumen sistólico se mide normalmente con un ecocardiograma y puede verse influido por el tamaño del corazón, la condición física y mental del individuo, el sexo, la contractilidad, la duración de la contracción, la precarga y la poscarga.
La precarga se refiere a la presión de llenado de las aurículas al final de la diástole, cuando están al máximo. Un factor principal es cuánto tardan los ventrículos en llenarse: si los ventrículos se contraen más rápido, entonces hay menos tiempo para llenar y la precarga será menor. La precarga también puede verse afectada por el volumen de sangre de una persona. La fuerza de cada contracción del músculo cardíaco es proporcional a la precarga, descrita como el mecanismo de Frank-Starling. Esto indica que la fuerza de contracción es directamente proporcional a la longitud inicial de la fibra muscular, lo que significa que un ventrículo se contraerá con más fuerza, cuanto más se estira.
La poscarga, o cuánta presión debe generar el corazón para expulsar sangre en la sístole, está influenciada por la resistencia vascular. Puede verse afectado por el estrechamiento de las válvulas cardíacas (estenosis) o la contracción o relajación de los vasos sanguíneos periféricos.
La fuerza de las contracciones del músculo cardíaco controla el volumen sistólico. Esto puede verse influido positiva o negativamente por agentes denominados inotrópicos. Estos agentes pueden ser el resultado de cambios dentro del cuerpo, o administrarse como medicamentos como parte del tratamiento de un trastorno médico o como una forma de soporte vital, particularmente en unidades de cuidados intensivos. Los inótropos que aumentan la fuerza de la contracción son inótropos "positivos" e incluyen agentes simpáticos como la adrenalina, la noradrenalina y la dopamina. Los inótropos "negativos" disminuyen la fuerza de contracción e incluyen bloqueadores de los canales de calcio.
Conducción eléctrica
El ritmo cardíaco normal, llamado ritmo sinusal, se establece mediante el nódulo sinoauricular, el marcapasos del corazón. Aquí se crea una señal eléctrica que viaja a través del corazón, provocando la contracción del músculo cardíaco.
El nódulo sinoauricular se encuentra en la parte superior de la aurícula derecha cerca de la unión con la vena cava superior. La señal eléctrica generada por el nódulo sinoauricular viaja a través de la aurícula derecha de una manera radial que no se comprende completamente. Viaja a la aurícula izquierda a través del haz de Bachmann, de forma que los músculos de la aurícula izquierda y derecha se contraen. La señal luego viaja al nodo auriculoventricular. Esto se encuentra en la parte inferior de la aurícula derecha en el tabique atrioventricular: el límite entre la aurícula derecha y el ventrículo izquierdo. El septo es parte del esqueleto cardíaco, tejido dentro del corazón por el cual la señal eléctrica no puede pasar, lo que obliga a la señal a pasar a través del nodo auriculoventricular solamente. La señal viaja a lo largo del haz de His hacia los haces izquierdo y derecho hasta los ventrículos del corazón. En los ventrículos, la señal es transportada por un tejido especializado llamado fibras de Purkinje que luego transmite la carga eléctrica al músculo cardíaco.
Ritmo cardiaco
La frecuencia cardíaca normal en reposo se denomina ritmo sinusal, creada y sostenida por el nódulo sinoauricular, un grupo de células marcapasos que se encuentran en la pared de la aurícula derecha. Las células en el nodo sinoauricular hacen esto creando un potencial de acción. El potencial de acción cardíaco se crea por el movimiento de electrolitos específicos dentro y fuera de las células del marcapasos. El potencial de acción se propaga a las células cercanas.
Cuando las células sinoatriales están en reposo, tienen una carga negativa en sus membranas. Sin embargo, un rápido influjo de iones de sodio hace que la carga de la membrana se vuelva positiva. Esto se llama despolarización y ocurre espontáneamente. Una vez que la célula tiene una carga suficientemente alta, los canales de sodio se cierran y los iones de calcio comienzan a entrar en la célula, poco después de lo cual el potasio comienza a abandonarla. Todos los iones viajan a través de canales iónicos en la membrana de las células sinoatriales. El potasio y el calcio solo comienzan a moverse hacia y desde la célula una vez que tiene una carga suficientemente alta, por lo que se denominan bloqueados por voltaje. Poco después de esto, los canales de calcio se cierran y los canales de potasio se abren, lo que permite que el potasio abandone la célula. Esto hace que la célula tenga una carga de reposo negativa y se llama repolarización.
Los iones se mueven desde las áreas donde se concentran hasta donde no están. Por esta razón, el sodio se mueve a la célula desde el exterior, y el potasio se mueve desde el interior de la célula hacia el exterior de la célula. El calcio también juega un papel crítico. Su afluencia a través de canales lentos significa que las células sinoatriales tienen una fase prolongada de "meseta" cuando tienen una carga positiva. Una parte de esto se llama período refractario absoluto. Los iones de calcio también se combinan con la proteína reguladora troponina C en el complejo de troponina para permitir la contracción del músculo cardíaco, y se separa de la proteína para permitir la relajación.
La frecuencia cardíaca en reposo de los adultos varía de 60 a 100 lpm. La frecuencia cardíaca en reposo de un recién nacido puede ser de 129 latidos por minuto (lpm) y esto disminuye gradualmente hasta la madurez. La frecuencia cardíaca de un atleta puede ser inferior a 60 lpm. Durante el ejercicio, la velocidad puede ser de 150 lpm con tasas máximas que van de 200 a 220 lpm.
Influencias
El ritmo sinusal normal del corazón, que da la frecuencia cardíaca en reposo, se ve influenciado por una serie de factores. Los centros cardiovasculares en el tronco encefálico que controlan las influencias simpáticas y parasimpáticas del corazón a través del nervio vago y el tronco simpático. Estos centros cardiovasculares reciben información de una serie de receptores, incluidos los barorreceptores, que detectan el estiramiento de los vasos sanguíneos y quimiorreceptores, detectando la cantidad de oxígeno y dióxido de carbono en la sangre y su pH. A través de una serie de reflejos, estos ayudan a regular y mantener el flujo sanguíneo.
Los barorreceptores son receptores de estiramiento ubicados en el seno aórtico, el cuerpo carotídeo, la vena cava y otros lugares, incluidos los vasos pulmonares y el lado derecho del corazón. Los barorreceptores disparan a una velocidad determinada por cuánto se estiran, lo cual está influenciado por la presión arterial, el nivel de actividad física y la distribución relativa de la sangre. Con el aumento de la presión y el estiramiento, la tasa de disparos barorreceptores aumenta, y los centros cardíacos disminuyen la estimulación simpática y aumentan la estimulación parasimpática. A medida que la presión y el estiramiento disminuyen, la velocidad de disparo del barorreceptor disminuye, y los centros cardíacos aumentan la estimulación simpática y disminuyen la estimulación parasimpática. Hay un reflejo similar, llamado reflejo auricular o reflejo de Bainbridge, asociado con tasas variables de flujo de sangre a las aurículas. El aumento del retorno venoso estira las paredes de las aurículas donde se ubican los baroreceptores especializados. Sin embargo, a medida que los baroreceptores auriculares aumentan su velocidad de disparo y se estiran debido al aumento de la presión sanguínea, el centro cardíaco responde aumentando la estimulación simpática e inhibiendo la estimulación parasimpática para aumentar la frecuencia cardíaca. Lo opuesto también es cierto. Los quimiorreceptores presentes en el cuerpo carotídeo o adyacentes a la aorta en un cuerpo aórtico responden al oxígeno de la sangre, a los niveles de dióxido de carbono. El oxígeno bajo o el dióxido de carbono alto estimularán la activación de los receptores. el centro cardíaco responde aumentando la estimulación simpática e inhibiendo la estimulación parasimpática para aumentar la frecuencia cardíaca. Lo opuesto también es cierto. Los quimiorreceptores presentes en el cuerpo carotídeo o adyacentes a la aorta en un cuerpo aórtico responden al oxígeno de la sangre, a los niveles de dióxido de carbono. El oxígeno bajo o el dióxido de carbono alto estimularán la activación de los receptores. el centro cardíaco responde aumentando la estimulación simpática e inhibiendo la estimulación parasimpática para aumentar la frecuencia cardíaca. Lo opuesto también es cierto. Los quimiorreceptores presentes en el cuerpo carotídeo o adyacentes a la aorta en un cuerpo aórtico responden al oxígeno de la sangre, a los niveles de dióxido de carbono. El oxígeno bajo o el dióxido de carbono alto estimularán la activación de los receptores.
Los niveles de ejercicio y estado físico, la edad, la temperatura corporal, la tasa metabólica basal e incluso el estado emocional de una persona pueden afectar el ritmo cardíaco. Los niveles altos de las hormonas epinefrina, norepinefrina y hormonas tiroideas pueden aumentar la frecuencia cardíaca. Los niveles de electrolitos que incluyen calcio, potasio y sodio también pueden influir en la velocidad y la regularidad de la frecuencia cardíaca; el bajo nivel de oxígeno en la sangre, la presión arterial baja y la deshidratación pueden aumentarlo.
Significación clínica
Enfermedades
Las enfermedades cardiovasculares, que incluyen enfermedades del corazón, son la principal causa de muerte en todo el mundo. La mayoría de las enfermedades cardiovasculares no son transmisibles y están relacionadas con el estilo de vida y otros factores, que se vuelven más frecuentes con el envejecimiento. La enfermedad cardíaca es una de las principales causas de muerte, representando un promedio del 30% de todas las muertes en 2008, a nivel mundial. Esta tasa varía de un 28% inferior a un 40% en los países de altos ingresos. Los médicos especializados en el corazón se llaman cardiólogos. Muchos otros profesionales médicos están involucrados en el tratamiento de enfermedades del corazón, incluidos médicos como médicos de cabecera, cirujanos e intensivistas cardiotorácicos, y profesionales de la salud afines, incluidos fisioterapeutas y dietistas.
Enfermedad isquémica del corazón
La enfermedad de la arteria coronaria, también conocida como cardiopatía isquémica, es causada por aterosclerosis, una acumulación de material graso a lo largo de las paredes internas de las arterias. Estos depósitos grasos conocidos como placas ateroscleróticas estrechan las arterias coronarias y, si son graves, pueden reducir el flujo sanguíneo al corazón. Si un estrechamiento (o estenosis) es relativamente menor, entonces el paciente puede no experimentar ningún síntoma. Los estrechamientos severos pueden causar dolor en el pecho (angina) o disnea durante el ejercicio o incluso en reposo. La delgada cubierta de una placa aterosclerótica puede romperse, exponiendo el centro graso a la sangre circulante. En este caso, se puede formar un coágulo o trombo, bloqueando la arteria y restringiendo el flujo de sangre a un área del músculo cardíaco que causa un infarto de miocardio (un ataque al corazón) o angina inestable. En el peor de los casos, esto puede causar un paro cardíaco,
Insuficiencia cardíaca
La insuficiencia cardíaca se define como una condición en la que el corazón no puede bombear suficiente sangre para satisfacer las demandas del cuerpo. Los pacientes con insuficiencia cardíaca pueden experimentar dificultad para respirar, especialmente cuando están acostados, así como hinchazón del tobillo, conocido como edema periférico. La insuficiencia cardíaca es el resultado final de muchas enfermedades que afectan al corazón, pero se asocia más comúnmente con la enfermedad cardíaca isquémica, la enfermedad cardíaca valvular o la presión arterial alta. Las causas menos comunes incluyen varias miocardiopatías. La insuficiencia cardíaca se asocia frecuentemente con debilidad del músculo cardíaco en los ventrículos (insuficiencia cardíaca sistólica), pero también se puede observar en pacientes con un músculo cardíaco fuerte pero rígido (insuficiencia cardíaca diastólica). La condición puede afectar el ventrículo izquierdo (causando predominantemente dificultad para respirar), el ventrículo derecho (que causa predominantemente hinchazón de las piernas y una presión venosa yugular elevada) o ambos ventrículos. Los pacientes con insuficiencia cardíaca tienen un mayor riesgo de desarrollar alteraciones peligrosas del ritmo cardíaco o arritmias.
Miocardiopatías
Las miocardiopatías son enfermedades que afectan el músculo del corazón. Algunos causan un engrosamiento anormal del músculo cardíaco (miocardiopatía hipertrófica), otros causan que el corazón se expanda y debilite de manera anormal (miocardiopatía dilatada), algunos causan que el músculo cardíaco se ponga rígido e incapaz de relajarse completamente entre contracciones (miocardiopatía restrictiva) y algunos provocan corazón propenso a ritmos cardíacos anormales (miocardiopatía arritmogénica). Estas condiciones a menudo son genéticas y pueden heredarse, pero algunas, como la miocardiopatía dilatada, pueden ser causadas por daño de toxinas como el alcohol. Algunas miocardiopatías, como la cardiomopatía hipertrófica, están relacionadas con un mayor riesgo de muerte súbita cardíaca, especialmente en atletas. Muchas miocardiopatías pueden provocar insuficiencia cardíaca en las últimas etapas de la enfermedad.
Enfermedad cardíaca valvular
Las válvulas cardíacas sanas permiten que la sangre fluya fácilmente en una dirección, pero evitan que fluya en la otra dirección. Las válvulas cardíacas enfermas pueden tener una abertura estrecha y, por lo tanto, restringir el flujo de sangre en dirección hacia adelante (denominada válvula estenótica), o pueden permitir que la sangre gotee en la dirección inversa (lo que se conoce como insuficiencia valvular). La enfermedad valvular del corazón puede causar dificultad para respirar, pérdida del conocimiento o dolor en el pecho, pero puede ser asintomática y solo se detecta en un examen de rutina al escuchar sonidos cardíacos anormales o un soplo cardíaco. En el mundo desarrollado, la enfermedad cardíaca valvular es causada más comúnmente por la degeneración secundaria a la vejez, pero también puede ser causada por la infección de las válvulas cardíacas (endocarditis). En algunas partes del mundo, la enfermedad cardíaca reumática es una causa importante de valvulopatía cardíaca,
Arritmia cardíaca
Mientras que en el corazón sano, las ondas de impulsos eléctricos se originan en el nódulo sinusal antes de extenderse al resto de las aurículas, el nódulo auriculoventricular y finalmente a los ventrículos (denominado ritmo sinusal normal), este ritmo normal puede verse afectado. Los ritmos cardíacos anormales o las arritmias pueden ser asintomáticos o causar palpitaciones, pérdida de conocimiento o dificultad para respirar. Algunos tipos de arritmias como la fibrilación auricular aumentan el riesgo a largo plazo de apoplejía.
Algunas arritmias hacen que el corazón lata de forma anormalmente lenta, lo que se conoce como bradicardia o bradiarritmia. Esto puede ser causado por un nodo sinusal anormalmente lento o daño dentro del sistema de conducción cardíaca (bloqueo cardíaco). En otras arritmias, el corazón puede latir anormalmente rápido, lo que se conoce como taquicardia o taquiarritmia. Estas arritmias pueden tomar muchas formas y pueden originarse en diferentes estructuras del corazón: algunas surgen de las aurículas (p. Ej. Aleteo auricular), otras del nódulo auriculoventricular (p. Ej., Taquicardia retrógrada AV) mientras que otras surgen de los ventrículos (p. Ej., Ventrículo). taquicardia). Algunas taquiarritmias son causadas por cicatrices dentro del corazón (p. Ej., Algunas formas de taquicardia ventricular), otras por un foco irritable (por ejemplo, taquicardia auricular focal), mientras que otros son causados por tejido de conducción anormal adicional que ha estado presente desde el nacimiento (por ejemplo, síndrome de Wolff-Parkinson-White). La forma más peligrosa de las carreras cardíacas es la fibrilación ventricular, en la que los ventrículos tiemblan en lugar de contraerse y, si no se tratan, son rápidamente fatales.
Enfermedad pericárdica
El saco que rodea el corazón, llamado pericardio, puede inflamarse en una condición conocida como pericarditis. Esta afección generalmente causa dolor en el pecho que puede extenderse a la espalda, y a menudo es causado por una infección viral (fiebre glandular, citomegalovirus o virus coxsackie). El líquido puede acumularse dentro del saco pericárdico, lo que se conoce como derrame pericárdico. Los derrames pericárdicos suelen ser secundarios a pericarditis, insuficiencia renal o tumores, y con frecuencia no causan ningún síntoma. Sin embargo, los grandes derrames o derrames que se acumulan rápidamente pueden comprimir el corazón en una condición conocida como taponamiento cardíaco, causando disnea y presión arterial potencialmente fatal. El líquido se puede extraer del espacio pericárdico para el diagnóstico o para aliviar el taponamiento con una jeringa en un procedimiento llamado pericardiocentesis.
Cardiopatía congénita
Algunas personas nacen con corazones que son anormales y estas anomalías se conocen como defectos cardíacos congénitos. Pueden ir desde lo relativamente menor (por ejemplo, foramen oval permeable, posiblemente una variante de lo normal) a anomalías graves que amenazan la vida (por ejemplo, síndrome del corazón izquierdo hipoplásico). Las anormalidades comunes incluyen aquellas que afectan el músculo cardíaco que separa los dos lados del corazón (un "agujero en el corazón", por ejemplo, defecto del tabique ventricular). Otros defectos incluyen los que afectan las válvulas cardíacas (por ejemplo, la estenosis aórtica congénita) o los principales vasos sanguíneos que salen del corazón (p. Ej., La coartación de la aorta). Se observan síndromes más complejos que afectan a más de una parte del corazón (p. Ej., Tetralogía de Fallot).
Algunos defectos cardíacos congénitos permiten que la sangre con poco oxígeno que normalmente se devuelve a los pulmones se bombee al resto del cuerpo. Estos se conocen como defectos cardíacos congénitos cianóticos y, a menudo, son más graves. Los defectos cardíacos congénitos mayores a menudo se detectan en la infancia, poco después del nacimiento o incluso antes de que nazca un niño (por ejemplo, la transposición de las grandes arterias), lo que causa disnea y una tasa de crecimiento más baja. Las formas más leves de cardiopatía congénita pueden permanecer sin ser detectadas durante muchos años y solo se revelan en la vida adulta (por ejemplo, comunicación interauricular).
Diagnóstico
La enfermedad cardíaca se diagnostica mediante la toma de un historial médico, un examen cardíaco y más investigaciones, que incluyen exámenes de sangre, ecocardiogramas, ECG e imágenes. Otros procedimientos invasivos como el cateterismo cardíaco también pueden desempeñar un papel.
Examen
El examen cardíaco incluye la inspección, palpando el tórax con las manos (palpación) y escuchando con un estetoscopio (auscultación). Implica la evaluación de los signos que pueden ser visibles en las manos de una persona (como hemorragias en astillas), articulaciones y otras áreas. El pulso de una persona se toma, generalmente en la arteria radial cerca de la muñeca, para evaluar el ritmo y la fuerza del pulso. La presión arterial se toma con un esfigmomanómetro manual o automático o con una medición más invasiva dentro de la arteria. Se observa cualquier elevación del pulso venoso yugular. El cofre de una persona se siente por cualquier vibración transmitida desde el corazón, y luego se escucha con un estetoscopio.
Sonidos del corazón
Típicamente, los corazones sanos solo tienen dos sonidos audibles, llamados S1 y S2. El primer sonido cardíaco S1 es el sonido creado por el cierre de las válvulas auriculoventriculares durante la contracción ventricular y se describe normalmente como "lub". El segundo sonido cardíaco, S2, es el sonido de las válvulas semilunares que se cierran durante la diástole ventricular y se describe como "dub". Cada sonido consta de dos componentes, que reflejan la pequeña diferencia de tiempo a medida que se cierran las dos válvulas. S2 se puede dividir en dos sonidos distintos, ya sea como resultado de la inspiración o de problemas valvulares o cardíacos diferentes. También pueden presentarse ruidos cardiacos adicionales que dan lugar a ritmos de galope. Un tercer sonido cardíaco, S3 generalmente indica un aumento en el volumen de sangre ventricular. Un cuarto sonido del corazón S4 se conoce como un galope auricular y se produce por el sonido de la sangre forzada hacia un ventrículo rígido. La presencia combinada de S3 y S4 da un galope cuádruple.
Los soplos cardíacos son ruidos cardíacos anormales que pueden estar relacionados con la enfermedad o ser benignos, y existen varios tipos. Normalmente hay dos sonidos cardíacos, y los sonidos cardíacos anormales pueden ser sonidos adicionales o "murmullos" relacionados con el flujo de sangre entre los sonidos. Los soplos se clasifican por volumen, de 1 (el más silencioso) a 6 (el más alto), y se evalúan por su relación con los sonidos del corazón, posición en el ciclo cardíaco y características adicionales, como su radiación a otros sitios, cambios con una posición de la persona, la frecuencia del sonido según lo determinado por el lado del estetoscopio por el cual se escuchan, y el sitio en el que se escuchan más fuerte. Los soplos pueden ser causados por válvulas cardíacas dañadas, enfermedades congénitas del corazón, como defectos del tabique ventricular, o pueden escucharse en corazones normales. Un tipo diferente de sonido,
Análisis de sangre
Los análisis de sangre juegan un papel importante en el diagnóstico y tratamiento de muchas afecciones cardiovasculares.
La troponina es un biomarcador sensible para un corazón con suministro insuficiente de sangre. Se libera de 4 a 6 horas después de la lesión y, por lo general, alcanza un máximo a las 12-24 horas. A menudo se toman dos pruebas de troponina, una al momento de la presentación inicial y otra dentro de las 3-6 horas, con un alto nivel o un aumento significativo como diagnóstico. Una prueba para el péptido natriurético cerebral (BNP) se puede utilizar para evaluar la presencia de insuficiencia cardíaca, y aumenta cuando hay una mayor demanda en el ventrículo izquierdo. Estas pruebas se consideran biomarcadores porque son altamente específicas para la enfermedad cardíaca. Las pruebas de la forma de MB de la creatina quinasa brindan información sobre el suministro de sangre al corazón, pero se usan con menos frecuencia porque son menos específicas y sensibles.
Otros análisis de sangre a menudo se toman para ayudar a comprender la salud general de una persona y los factores de riesgo que pueden contribuir a la enfermedad cardíaca. Estos a menudo incluyen un hemograma completo que investiga la anemia y un panel metabólico básico que puede revelar cualquier alteración en los electrolitos. A menudo se requiere una pantalla de coagulación para garantizar que se administra el nivel correcto de anticoagulación. Los lípidos en ayunas y la glucemia en ayunas (o un nivel de HbA1c) a menudo se ordenan para evaluar el colesterol y el estado de diabetes de una persona, respectivamente.
Electrocardiograma
Usando electrodos de superficie en el cuerpo, es posible registrar la actividad eléctrica del corazón. Este seguimiento de la señal eléctrica es el electrocardiograma (ECG) o (EKG). Un ECG es una prueba de cabecera e implica la colocación de diez derivaciones en el cuerpo. Esto produce un ECG de "12 derivaciones" (tres derivaciones adicionales se calculan matemáticamente, y una derivación es un motivo).
Hay cinco características destacadas en el ECG: la onda P (despolarización auricular), el complejo QRS (despolarización ventricular) y la onda T (repolarización ventricular). A medida que las células del corazón se contraen, crean una corriente que viaja a través del corazón. Una desviación hacia abajo en el ECG implica que las células se vuelven más positivas a cargo ("despolarización") en la dirección de ese cable, mientras que una inflexión ascendente implica que las células se vuelven más negativas ("repolarización") en la dirección del cable. Esto depende de la posición del cable, de modo que si una onda de despolarización se moviera de izquierda a derecha, una derivación a la izquierda mostraría una deflexión negativa, y una derivación a la derecha mostraría una deflexión positiva. El ECG es una herramienta útil para detectar alteraciones del ritmo y para detectar un suministro insuficiente de sangre al corazón. Algunas veces se sospechan anormalidades, pero no son inmediatamente visibles en el ECG. Las pruebas durante el ejercicio pueden usarse para provocar una anomalía, o un ECG puede usarse durante un período más prolongado, como un monitor Holter de 24 horas si no se sospecha una anomalía del ritmo en el momento de la evaluación.
Imágenes
Se pueden usar varios métodos de imagen para evaluar la anatomía y la función del corazón, incluyendo ultrasonido (ecocardiografía), angiografía, tomografías computarizadas, resonancia magnética y PET. Un ecocardiograma es un ultrasonido del corazón que se usa para medir la función del corazón, evaluar la enfermedad valvular y buscar cualquier anomalía. La ecocardiografía puede realizarse con una sonda en el tórax ("transtorácica") o con una sonda en el esófago ("transesofágica"). Un informe típico de ecocardiografía incluirá información sobre el ancho de las válvulas observando cualquier estenosis, si hay flujo retrógrado de sangre (regurgitación) e información sobre los volúmenes de sangre al final de la sístole y la diástole, incluida una fracción de eyección, que describe cuánto la sangre se expulsa desde los ventrículos izquierdo y derecho después de la sístole. La fracción de eyección se puede obtener dividiendo el volumen expulsado por el corazón (volumen sistólico) entre el volumen del corazón lleno (volumen telediastólico). Los ecocardiogramas también se pueden realizar en circunstancias en las que el cuerpo está más estresado, con el fin de detectar signos de falta de suministro de sangre. Esta prueba de esfuerzo cardíaco implica el ejercicio directo, o cuando esto no es posible, la inyección de un medicamento como la dobutamina.
Las tomografías computarizadas, las radiografías de tórax y otras formas de imágenes pueden ayudar a evaluar el tamaño del corazón, evaluar los signos de edema pulmonar e indicar si hay líquido alrededor del corazón. También son útiles para evaluar la aorta, el vaso sanguíneo principal que sale del corazón.
Tratamiento
Las enfermedades que afectan al corazón se pueden tratar mediante una variedad de métodos que incluyen la modificación del estilo de vida, el tratamiento con medicamentos y la cirugía.
Enfermedad isquémica del corazón
Los estrechamientos de las arterias coronarias (cardiopatía isquémica) se tratan para aliviar los síntomas del dolor torácico causado por una arteria parcialmente estrechada (angina de pecho), para minimizar el daño del músculo cardíaco cuando una arteria está completamente ocluida (infarto de miocardio) o para prevenir un miocardio infarto de ocurrir. Los medicamentos para mejorar los síntomas de angina incluyen nitroglicerina, bloqueadores beta y bloqueantes del canal de calcio, mientras que los tratamientos preventivos incluyen antiplaquetarios como aspirina y estatinas, medidas de estilo de vida como dejar de fumar y bajar de peso y tratamiento de factores de riesgo como presión arterial alta y diabetes.
Además de usar medicamentos, las arterias del corazón estrechas se pueden tratar expandiendo los estrechamientos o redirigiendo el flujo de sangre para eludir una obstrucción. Esto se puede realizar utilizando una intervención coronaria percutánea, durante la cual los estrechamientos se pueden expandir pasando cables pequeños con punta de balón hacia las arterias coronarias, inflando el globo para expandir el estrechamiento y dejando a veces un andamio metálico conocido como stent para mantener el arteria abierta.
Si el estrechamiento en las arterias coronarias no es adecuado para el tratamiento con una intervención coronaria percutánea, puede ser necesaria una cirugía abierta. Se puede realizar un bypass de arteria coronaria mediante el cual se usa un vaso sanguíneo de otra parte del cuerpo (la vena safena, la arteria radial o la arteria mamaria interna) para redirigir la sangre de un punto antes del estrechamiento (típicamente la aorta) a un punto más allá de la obstrucción.
Enfermedad cardíaca valvular
Las válvulas cardíacas enfermas que se han vuelto anormalmente angostas o anormalmente con fugas pueden requerir cirugía. Esto se realiza tradicionalmente como un procedimiento quirúrgico abierto para reemplazar la válvula cardíaca dañada con una válvula protésica metálica o de tejido. En algunas circunstancias, las válvulas tricúspide o mitral pueden repararse quirúrgicamente, evitando la necesidad de un reemplazo de válvula. Las válvulas cardíacas también se pueden tratar por vía percutánea, usando técnicas que comparten muchas similitudes con la intervención coronaria percutánea. El reemplazo valvular aórtico transcatéter se usa cada vez más para que los pacientes consideren un riesgo muy alto de reemplazo de válvula abierta.
Arritmia cardíaca
Los ritmos cardíacos anormales (arritmias) se pueden tratar con medicamentos antiarrítmicos. Estos pueden funcionar manipulando el flujo de electrolitos a través de la membrana celular (como bloqueadores del canal de calcio, bloqueadores del canal de sodio, amiodarona o digoxina) o modificar el efecto del sistema nervioso autónomo sobre el corazón (bloqueadores beta y atropina). En algunas arritmias como la fibrilación auricular que aumentan el riesgo de accidente cerebrovascular, este riesgo se puede reducir usando anticoagulantes como warfarina o nuevos anticoagulantes orales.
Si los medicamentos no controlan una arritmia, otra opción de tratamiento puede ser la ablación con catéter. En estos procedimientos, los cables pasan de una vena o arteria en la pierna al corazón para encontrar el área anormal de tejido que está causando la arritmia. El tejido anormal puede dañarse intencionalmente o ablacionarse por calentamiento o congelación para evitar nuevas alteraciones del ritmo cardíaco. Aunque la mayoría de las arritmias se pueden tratar utilizando técnicas de catéter mínimamente invasivas, algunas arritmias (particularmente la fibrilación auricular) también se pueden tratar con cirugía abierta o toracoscópica, ya sea en el momento de otra cirugía cardíaca o como un procedimiento independiente. También se puede usar una cardioversión, mediante la cual se usa una descarga eléctrica para aturdir al corazón con un ritmo anormal.
También se pueden requerir dispositivos cardíacos en forma de marcapasos o desfibriladores implantables para tratar las arritmias. Los marcapasos, que comprenden un pequeño generador alimentado por batería implantado debajo de la piel y uno o más cables que se extienden hasta el corazón, se usan con mayor frecuencia para tratar los ritmos cardíacos anormalmente lentos. Los desfibriladores implantables se usan para tratar ritmos cardiacos rápidos que ponen en peligro la vida. Estos dispositivos monitorean el corazón y, si se detectan carreras cardíacas peligrosas, se puede aplicar un choque de manera automática para restablecer el ritmo normal del corazón. Los desfibriladores implantables se usan con mayor frecuencia en pacientes con insuficiencia cardíaca, miocardiopatías o síndromes de arritmias hereditarias.
Insuficiencia cardíaca
Además de abordar la causa subyacente de la insuficiencia cardíaca del paciente (la mayoría de las veces, enfermedad cardíaca isquémica o hipertensión), la base del tratamiento de la insuficiencia cardíaca es la medicación. Estos incluyen medicamentos para evitar que el líquido se acumule en los pulmones al aumentar la cantidad de orina que produce un paciente (diuréticos) y medicamentos que intentan preservar la función de bombeo del corazón (bloqueadores beta, inhibidores de la ECA y antagonistas de los receptores de mineralocorticoides).
En algunos pacientes con insuficiencia cardíaca, se puede usar un marcapasos especializado conocido como terapia de resincronización cardíaca para mejorar la eficiencia de bombeo del corazón. Estos dispositivos se combinan frecuentemente con un desfibrilador. En los casos muy graves de insuficiencia cardíaca, se puede implantar una pequeña bomba llamada dispositivo de asistencia ventricular que complementa la capacidad de bombeo del propio corazón. En los casos más severos, se puede considerar un trasplante de corazón.
Historia
Antiguo
Los seres humanos han sabido del corazón desde la antigüedad, aunque su función y anatomía precisas no se entendieron claramente. Desde los puntos de vista principalmente religiosos de las sociedades anteriores hacia el corazón, se considera que los antiguos griegos fueron la sede principal de la comprensión científica del corazón en el mundo antiguo. Aristóteles considera que el corazón es el órgano responsable de la creación de sangre; Platón consideraba que el corazón era la fuente de la sangre circulante e Hipócrates notó que la sangre circulaba cíclicamente desde el cuerpo a través del corazón hasta los pulmones. Erasistratos (304-250 a. C.) notó el corazón como una bomba, causando la dilatación de los vasos sanguíneos, y notó que las arterias y venas irradian del corazón, haciéndose progresivamente más pequeñas con la distancia, aunque creía que estaban llenas de aire y no de sangre. Él también descubrió las válvulas cardíacas.
El médico griego Galeno (siglo II EC) sabía que los vasos sanguíneos transportaban sangre e identificaban sangre venosa (rojo oscuro) y arterial (más brillante y más delgada), cada uno con funciones distintas y separadas. Galeno, notando que el corazón es el órgano más caliente del cuerpo, concluyó que proporcionaba calor al cuerpo. El corazón no bombeó sangre, el movimiento del corazón absorbió sangre durante la diástole y la sangre se movió por la pulsación de las arterias. Galeno creía que la sangre arterial era creada por la sangre venosa que pasaba del ventrículo izquierdo a la derecha a través de los "poros" entre los ventrículos. El aire de los pulmones pasó de los pulmones a través de la arteria pulmonar al lado izquierdo del corazón y creó sangre arterial.
Estas ideas no fueron cuestionadas durante casi mil años.
Premoderno
Las primeras descripciones de los sistemas de circulación coronaria y pulmonar se pueden encontrar en el Comentario sobre la anatomía en el Canon de Avicena , publicado en 1242 por Ibn al-Nafis. En su manuscrito, al-Nafis escribió que la sangre pasa a través de la circulación pulmonar en lugar de moverse del ventrículo derecho al ventrículo izquierdo como creía Galeno. Su trabajo fue traducido al latín por Andrea Alpago.
En Europa, las enseñanzas de Galeno continuaron dominando la comunidad académica y sus doctrinas fueron adoptadas como el canon oficial de la Iglesia. Andreas Vesalius cuestionó algunas de las creencias del corazón de Galeno en De humani corporis fabrica (1543), pero su obra maestra fue interpretada como un desafío a las autoridades y fue objeto de una serie de ataques.Michael Servet escribió en Christianismi Restitutio (1553) esa sangre fluye de un lado del corazón al otro a través de los pulmones.
Moderno
Un avance en la comprensión del flujo de sangre a través del corazón y el cuerpo vino con la publicación de De Motu Cordis (1628) por el médico inglés William Harvey. El libro de Harvey describe por completo la circulación sistémica y la fuerza mecánica del corazón, lo que lleva a una revisión de las doctrinas galénicas. Otto Frank (1865-1944) fue un fisiólogo alemán; entre sus muchas obras publicadas hay estudios detallados de esta importante relación de corazón. Ernest Starling (1866-1927) fue un importante fisiólogo inglés que también estudió el corazón. Aunque trabajaron en gran medida independientemente, sus esfuerzos combinados y conclusiones similares se han reconocido en el nombre "mecanismo de Frank-Starling".
Aunque las fibras de Purkinje y el haz de His se descubrieron ya en el siglo XIX, su papel específico en el sistema de conducción eléctrica del corazón permaneció desconocido hasta que Sunao Tawara publicó su monografía, titulada Das Reizleitungssystem des Säugetierherzens , en 1906. El descubrimiento de Tawara del El nódulo auriculoventricular incitó a Arthur Keith y Martin Flack a buscar estructuras similares en el corazón, lo que llevó a su descubrimiento del nodo sinoauricular varios meses después. Estas estructuras forman la base anatómica del electrocardiograma, cuyo inventor, Willem Einthoven, fue galardonado con el Premio Nobel de Medicina o Fisiología en 1924.
El primer trasplante de corazón exitoso fue realizado en 1967 por el cirujano sudafricano Christiaan Barnard en el Hospital Groote Schuur en Ciudad del Cabo. Esto marcó un hito importante en la cirugía cardíaca, captando la atención tanto de la profesión médica como del mundo en general. Sin embargo, las tasas de supervivencia a largo plazo de los pacientes fueron inicialmente muy bajas. Louis Washkansky, el primer receptor de un corazón donado, murió 18 días después de la operación, mientras que otros pacientes no sobrevivieron por más de unas pocas semanas. El cirujano estadounidense Norman Shumway ha sido acreditado por sus esfuerzos para mejorar las técnicas de trasplante, junto con los pioneros Richard Lower, Vladimir Demikhov y Adrian Kantrowitz. A partir de marzo de 2000, se han realizado más de 55,000 trasplantes de corazón en todo el mundo.
A mediados del siglo XX, la enfermedad cardíaca había superado a las enfermedades infecciosas como la principal causa de muerte en los Estados Unidos, y actualmente es la principal causa de muertes en todo el mundo. Desde 1948, el estudio en curso Framingham Heart Study ha arrojado luz sobre los efectos de diversas influencias en el corazón, incluida la dieta, el ejercicio y medicamentos comunes como la aspirina. Aunque la introducción de inhibidores de la ECA y bloqueadores beta ha mejorado el tratamiento de la insuficiencia cardíaca crónica, la enfermedad continúa siendo una enorme carga médica y social, con 30 a 40% de los pacientes que mueren dentro del año de recibir el diagnóstico.
sociedad y Cultura
| jb (F34) "corazón" en jeroglíficos |
|---|
Simbolismo
Como uno de los órganos vitales, el corazón fue identificado durante mucho tiempo como el centro de todo el cuerpo, la sede de la vida, o la emoción, o la razón, la voluntad, el intelecto, el propósito o la mente. El corazón es un símbolo emblemático en muchas religiones, que significa "verdad, conciencia o valor moral en muchas religiones: el templo o trono de Dios en el pensamiento islámico y judeocristiano, el centro divino o atman y el tercer ojo de la sabiduría trascendente en el hinduismo, el diamante de la pureza y la esencia del Buda, el centro de entendimiento taoísta ".
En la Biblia hebrea, la palabra para corazón, lev , se usa en estos significados, como el asiento de la emoción, la mente, y se refiere al órgano anatómico. También está conectado en función y simbolismo al estómago.
Se pensaba que una parte importante del concepto del alma en la religión del Antiguo Egipto era el corazón, o ib . Se creía que el ib o corazón metafísico se formaba a partir de una gota de sangre del corazón de la madre del niño, tomada en la concepción. Para los antiguos egipcios, el corazón era el asiento de la emoción, el pensamiento, la voluntad y la intención. Esto es evidenciado por las expresiones egipcias que incorporan la palabra ib , como Awi-ib para "feliz" (literalmente, "largo de corazón"), Xak-ib para "distanciado" (literalmente, "truncado de corazón"). En la religión egipcia, el corazón era la clave del más allá. Fue concebido como la muerte sobreviviente en el mundo inferior, donde dio evidencia a favor o en contra de su poseedor. Se pensó que el corazón fue examinado por Anubis y una variedad de deidades durante la ceremonia de Weighing of the Heart . Si el corazón pesaba más que la pluma de Maat, que simbolizaba el estándar ideal de comportamiento. Si las balanzas se equilibraban, significaba que el poseedor del corazón había vivido una vida justa y podía entrar en la otra vida; si el corazón fuera más pesado, sería devorado por el monstruo Ammit.
El carácter chino para "corazón", 心, deriva de una representación comparativamente realista de un corazón (que indica las cámaras del corazón) en el guión del sello. La palabra china xīn también toma los significados metafóricos de "mente", "intención" o "núcleo". En la medicina china, el corazón se ve como el centro de 神 shén "espíritu, conciencia". El corazón está asociado con el intestino delgado, la lengua, gobierna los seis órganos y las cinco vísceras, y pertenece al fuego en los cinco elementos.
La palabra sánscrita para corazón es hṛd o hṛdaya , que se encuentra en el texto en sánscrito más antiguo que queda , el Rigveda. En sánscrito, puede significar tanto el objeto anatómico como "mente" o "alma", que representa el asiento de la emoción. Hrd puede ser un afín de la palabra corazón en griego, latín e inglés.
Muchos filósofos y científicos clásicos, incluido Aristóteles, consideraban que el corazón era la sede del pensamiento, la razón o la emoción, a menudo sin tener en cuenta que el cerebro contribuye a esas funciones. La identificación del corazón como asiento de las emociones en particular se debe al médico romano. Galeno, quien también localizó la sede de las pasiones en el hígado y el asiento de la razón en el cerebro.
El corazón también jugó un papel en el sistema de creencias aztecas. La forma más común de sacrificio humano practicado por los aztecas fue la extracción del corazón. Los aztecas creían que el corazón ( tona ) era a la vez el asiento del individuo y un fragmento del calor del Sol ( istli ). Hasta el día de hoy, los nahuas consideran que el Sol es un alma del corazón ( tona-tiuh ): "redondo, caliente, pulsante".
En el catolicismo, ha habido una larga tradición de veneración del corazón, derivada del culto a las heridas de Jesucristo, que ganó prominencia a partir de mediados del siglo XVI. Esta tradición influyó en el desarrollo de la devoción cristiana medieval al Sagrado Corazón de Jesús y la adoración paralela del Inmaculado Corazón de María, popularizada por Juan Eudes.
La expresión de un corazón roto es una referencia intercultural al dolor por un perdido o al amor romántico no cumplido.
La noción de "flechas de Cupido" es antigua, debido a Ovidio, pero mientras Ovidio describe a Cupido como herir a sus víctimas con sus flechas, no se hace explícito que es el corazón el que está herido. La iconografía familiar de Cupido disparando pequeños símbolos del corazón es un tema renacentista que se relacionó con el día de San Valentín.
Comida
Los corazones animales son ampliamente consumidos como alimento. Como son casi completamente musculares, son ricos en proteínas. A menudo se incluyen en platos con otros despojos, por ejemplo en el pan-Ottomankokoretsi.
Los corazones de pollo se consideran menudillos, y a menudo se asan a la parrilla en brochetas: hāto yakitori japonés , churrasco de coracao brasileño , satay de pollo con pollo indonesio. También se pueden freír, como en la parrilla mixta de Jerusalén. En la cocina egipcia, se pueden usar, finamente picados, como parte del relleno para pollo. Muchas recetas los combinaron con otros menudencias, como el pollo en menudencias mexicano y el ruso ragu iz kurinyikh potrokhov .
Los corazones de carne de res, puerco y cordero generalmente se pueden intercambiar en las recetas. Como el corazón es un músculo que trabaja duro, produce carne "firme y bastante seca", por lo que generalmente se cuece lentamente. Otra forma de lidiar con la dureza es cortar la carne en juliana, como en el corazón chino salteado.
El corazón de vaca puede ser a la parrilla o estofado. En los anticuchos de corazón peruanos , los corazones de ternera asados se asan a la parrilla después de ser ablandados mediante una larga marinación en una mezcla de especias y vinagre. Una receta australiana para "simulacro de ganso" es en realidad un corazón de carne de res estofado.
El corazón de cerdo es guisado, escalfado, estofado o hecho salchicha. El oret balinés es una especie de salchicha hecha con sangre y corazón de cerdo. Una receta francesa para cocer de porc à l'orange está hecha de corazón estofado con una salsa de naranja.
Otros animales
Otros vertebrados
El tamaño del corazón varía entre los diferentes grupos de animales, con corazones en vertebrados que van desde los ratones más pequeños (12 mg) hasta la ballena azul (600 kg). En los vertebrados, el corazón se encuentra en el medio de la parte ventral del cuerpo, rodeado por un pericardio. que en algunos peces puede estar conectado al peritoneo.
El nodo SA se encuentra en todos los amniotes pero no en vertebrados más primitivos. En estos animales, los músculos del corazón son relativamente continuos, y el seno venoso coordina el latido, que pasa en una onda a través de las cámaras restantes. De hecho, dado que el seno venoso se incorpora a la aurícula derecha en amniotas, es probable que sea homólogo con el nodo SA. En los teleósteos, con su seno venoso vestigial, el centro principal de coordinación es, en cambio, en el atrio. La frecuencia cardíaca varía enormemente entre diferentes especies, desde aproximadamente 20 latidos por minuto en bacalao hasta alrededor de 600 en colibríes y hasta 1200 bpm en el colibrí garganta de rubí.
Sistemas circulatorios dobles
Los anfibios adultos y la mayoría de los reptiles tienen un doble sistema circulatorio, es decir, un sistema circulatorio dividido en partes arteriales y venosas. Sin embargo, el corazón en sí mismo no está completamente separado en dos lados. En cambio, está separado en tres cámaras: dos aurículas y un ventrículo. La sangre que regresa de la circulación sistémica y de los pulmones regresa y la sangre se bombea simultáneamente a la circulación sistémica y a los pulmones. El sistema doble permite que la sangre circule hacia y desde los pulmones, lo que entrega sangre oxigenada directamente al corazón.
En los reptiles, el corazón generalmente se encuentra alrededor del medio del tórax y en las serpientes, generalmente entre la unión del tercio superior y el tercio superior. Hay un corazón con tres cámaras: dos aurículas y un ventrículo. El ventrículo está incompletamente separado en dos mitades por una pared (tabique), con un espacio considerable cerca de la arteria pulmonar y aberturas aórticas. En la mayoría de las especies de reptiles, parece haber poca o ninguna mezcla entre las corrientes sanguíneas, por lo que la aorta recibe, esencialmente, solo sangre oxigenada. La excepción a esta regla son los cocodrilos, que tienen un corazón de cuatro cámaras.
En el corazón de los peces pulmonados, el tabique se extiende en parte en el ventrículo. Esto permite un cierto grado de separación entre la corriente sanguínea desoxigenada destinada a los pulmones y la corriente oxigenada que se entrega al resto del cuerpo. La ausencia de tal división en especies anfibias vivas puede deberse en parte a la cantidad de respiración que ocurre a través de la piel; por lo tanto, la sangre devuelta al corazón a través de la vena cava está parcialmente oxigenada. Como resultado, puede haber menos necesidad de una división más fina entre los dos torrentes sanguíneos que en el pez pulmonado u otros tetrápodos. No obstante, en al menos algunas especies de anfibios, la naturaleza esponjosa del ventrículo parece mantener una mayor separación entre los torrentes sanguíneos. También,
El corazón completamente dividido
Los arcosaurios (cocodrilos y aves) y los mamíferos muestran una separación completa del corazón en dos bombas para un total de cuatro cámaras cardíacas; se cree que el corazón de cuatro cámaras de los arcosaurios evolucionó independientemente del de los mamíferos. En los cocodrilos, hay una pequeña abertura, el foramen de Panizza, en la base de los troncos arteriales y hay un cierto grado de mezcla entre la sangre en cada lado del corazón, durante una inmersión bajo el agua; por lo tanto, solo en aves y mamíferos se encuentran las dos corrientes de sangre, las circulaciones pulmonar y sistémica, mantenidas permanentemente separadas por una barrera física.
Pescado
Los peces tienen lo que a menudo se describe como un corazón de dos cámaras, que consiste en un atrio para recibir sangre y un ventrículo para bombearlo. Sin embargo, el corazón del pez tiene compartimentos de entrada y salida que pueden llamarse cámaras, por lo que a veces también se lo describe como de tres o cuatro cámaras, dependiendo de lo que se cuente como cámara. El atrio y el ventrículo a veces se consideran "cámaras verdaderas", mientras que los otros se consideran "cámaras accesorias".
En el pez adulto, las cuatro cámaras no están dispuestas en una fila recta, sino que forman una S, con las dos últimas cámaras situadas sobre las dos anteriores. Este patrón relativamente más simple se encuentra en peces cartilaginosos y en peces con aletas radiadas. En los teleósteos, el cono arterioso es muy pequeño y se puede describir con mayor precisión como parte de la aorta en lugar de como corazón propio. El cono arterioso no está presente en ningún amniota, probablemente haya sido absorbido por los ventrículos a lo largo de la evolución. De manera similar, mientras que el seno venoso está presente como una estructura vestigial en algunos reptiles y aves, de lo contrario se absorbe en la aurícula derecha y ya no se puede distinguir.
Invertebrados
Los artrópodos y la mayoría de los moluscos tienen un sistema circulatorio abierto. En este sistema, la sangre desoxigenada se acumula alrededor del corazón en las cavidades (senos). Esta sangre impregna lentamente el corazón a través de muchos canales pequeños de una vía. El corazón luego bombea la sangre al hemocele, una cavidad entre los órganos. El corazón en artrópodos es típicamente un tubo muscular que corre a lo largo del cuerpo, debajo de la espalda y desde la base de la cabeza. En lugar de sangre, el fluido circulatorio es la hemolinfa que porta el pigmento respiratorio más comúnmente utilizado, la hemocianina a base de cobre como transportador de oxígeno; la hemoglobina a base de hierro es utilizada solo por unos pocos artrópodos.
En algunos otros invertebrados como las lombrices de tierra, el sistema circulatorio no se usa para transportar oxígeno, por lo que es muy reducido, ya que no tiene venas ni arterias y está formado por dos tubos conectados. El oxígeno viaja por difusión y hay cinco pequeños vasos musculares que conectan estos vasos que se contraen en la parte delantera de los animales que pueden considerarse como "corazones".
Los calamares y otros cefalópodos tienen dos "corazones branquiales", también conocidos como corazones branquiales, y un "corazón sistémico". Los corazones braquiales tienen dos aurículas y un ventrículo cada uno, y bombean hacia las agallas, mientras que el corazón sistémico bombea hacia el cuerpo.
Imágenes Adicionales
 El corazón humano visto desde el frente
El corazón humano visto desde el frente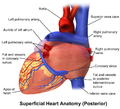 El corazón humano visto desde atrás
El corazón humano visto desde atrás La circulación coronaria
La circulación coronaria El corazón humano visto desde el frente y desde atrás
El corazón humano visto desde el frente y desde atrás Sección frontal del corazón humano
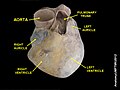
Sección frontal del corazón humano- Un espécimen anatómico del corazón
 Ilustración del corazón con sistema circulatorio
Ilustración del corazón con sistema circulatorio