Cáncer
Definición
| Cáncer | |
|---|---|
| Tumor maligno, neoplasia maligna | |
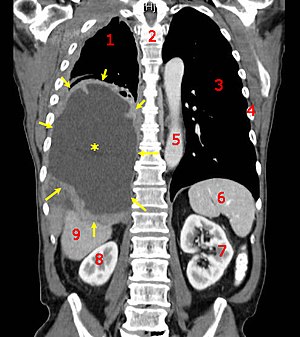 | |
| Una TC coronal que muestra un mesotelioma maligno Leyenda: → tumor ←, eff derrame pleural central, 1 y 3 pulmones, 2 espina dorsal, 4 costillas, 5 aorta, 6 bazo, 7 y 8 riñones, 9 hígado | |
El cáncer es un grupo de enfermedades que implican un crecimiento celular anormal con el potencial de invadir o diseminarse a otras partes del cuerpo. Estos contrastan con los tumores benignos, que no se diseminan a otras partes del cuerpo. Los posibles signos y síntomas incluyen un bulto, sangrado anormal, tos prolongada, pérdida de peso inexplicable y un cambio en las deposiciones. Si bien estos síntomas pueden indicar cáncer, pueden tener otras causas. Más de 100 tipos de cáncer afectan a los humanos.
El consumo de tabaco es la causa de alrededor del 22% de las muertes por cáncer. Otro 10% se debe a la obesidad, la mala alimentación, la falta de actividad física o el consumo excesivo de alcohol. Otros factores incluyen ciertas infecciones, exposición a radiaciones ionizantes y contaminantes ambientales. En el mundo en desarrollo, el 15% de los cánceres se deben a infecciones como Helicobacter pylori, hepatitis B, hepatitis C, infección por virus del papiloma humano, virus de Epstein-Barr y virus de la inmunodeficiencia humana (VIH). Estos factores actúan, al menos en parte, al cambiar los genes de una célula. Normalmente, se requieren muchos cambios genéticos antes de que se desarrolle el cáncer. Aproximadamente el 5-10% de los cánceres se deben a defectos genéticos heredados de los padres de una persona. El cáncer puede detectarse mediante ciertos signos y síntomas o pruebas de detección. Luego, típicamente, se investiga más a fondo mediante imágenes médicas y se confirma mediante una biopsia.
Muchos cánceres se pueden prevenir al no fumar, mantener un peso saludable, no beber demasiado alcohol, comer muchas verduras, frutas y granos integrales, vacunar contra ciertas enfermedades infecciosas, no comer demasiada carne procesada y roja y evitar demasiada exposición a la luz solar . La detección temprana a través del cribado es útil para el cáncer cervical y colorrectal. Los beneficios del cribado en el cáncer de mama son controvertidos. El cáncer a menudo se trata con alguna combinación de radioterapia, cirugía, quimioterapia y terapia dirigida. El dolor y el manejo de los síntomas son una parte importante de la atención. Los cuidados paliativos son particularmente importantes en personas con enfermedad avanzada. La probabilidad de supervivencia depende del tipo de cáncer y del grado de la enfermedad al comienzo del tratamiento. En niños menores de 15 años en el momento del diagnóstico, la tasa de supervivencia a cinco años en el mundo desarrollado es, en promedio, del 80%. Para el cáncer en los Estados Unidos, la tasa promedio de supervivencia a cinco años es del 66%.
En 2015, alrededor de 90.5 millones de personas tenían cáncer. Alrededor de 14.1 millones de casos nuevos ocurren al año (sin incluir cáncer de piel que no sea melanoma). Causó cerca de 8.8 millones de muertes (15.7% de las muertes). Los tipos más comunes de cáncer en los hombres son cáncer de pulmón, cáncer de próstata, cáncer colorrectal y cáncer de estómago. En las mujeres, los tipos más comunes son el cáncer de mama, el cáncer colorrectal, el cáncer de pulmón y el cáncer de cuello uterino. Si el cáncer de piel distinto del melanoma se incluyera en el total de nuevos casos de cáncer cada año, representaría alrededor del 40% de los casos. En los niños, la leucemia linfoblástica aguda y los tumores cerebrales son los más comunes, excepto en África, donde el linfoma no Hodgkin ocurre con mayor frecuencia. En 2012, alrededor de 165,000 niños menores de 15 años fueron diagnosticados con cáncer. El riesgo de cáncer aumenta significativamente con la edad, y muchos cánceres ocurren más comúnmente en países desarrollados. Las tasas están aumentando a medida que más personas viven hasta la vejez y cuando se producen cambios en el estilo de vida en el mundo en desarrollo. Los costos financieros del cáncer se estimaron en $ 1,16 billones de dólares por año a partir de 2010.
Definiciones
Los cánceres son una gran familia de enfermedades que implican un crecimiento celular anormal con el potencial de invadir o diseminar a otras partes del cuerpo. Ellos forman un subconjunto de neoplasmas. Una neoplasia o tumor es un grupo de células que han experimentado un crecimiento no regulado y que a menudo formarán una masa o un bulto, pero pueden distribuirse de manera difusa.
Todas las células tumorales muestran las seis características del cáncer. Estas características son necesarias para producir un tumor maligno. Incluyen:
- Crecimiento y división celular sin las señales adecuadas
- Crecimiento y división continuos incluso con señales contrarias
- Evitar la muerte celular programada
- Número ilimitado de divisiones celulares
- Promover la construcción de vasos sanguíneos
- Invasión de tejido y formación de metástasis
La progresión de las células normales a las células que pueden formar una masa detectable para el cáncer descarado implica múltiples pasos conocidos como progresión maligna.
Signos y síntomas
Cuando el cáncer comienza, no produce síntomas. Los signos y síntomas aparecen a medida que la masa crece o se ulcera. Los hallazgos que resultan dependen del tipo y ubicación del cáncer. Pocos síntomas son específicos. Muchas veces ocurren en individuos que tienen otras afecciones. Cáncer es un "gran imitador". Por lo tanto, es común que las personas diagnosticadas con cáncer hayan sido tratadas por otras enfermedades, que según la hipótesis eran las causantes de sus síntomas.
Las personas pueden sentirse ansiosas o deprimidas después del diagnóstico. El riesgo de suicidio en personas con cáncer es aproximadamente el doble.
Síntomas locales
Los síntomas locales pueden ocurrir debido a la masa del tumor o su ulceración. Por ejemplo, los efectos de masa del cáncer de pulmón pueden bloquear el bronquio y producir tos o neumonía; el cáncer de esófago puede causar un estrechamiento del esófago, por lo que es difícil o doloroso tragar; y el cáncer colorrectal puede conducir a un estrechamiento o bloqueos en el intestino, afectando los hábitos intestinales. Las masas en los senos o los testículos pueden producir bultos observables. La ulceración puede causar sangrado que, si ocurre en el pulmón, producirá tos con sangre, en los intestinos con anemia o sangrado rectal, en la vejiga y sangre en la orina y en el útero hasta sangrado vaginal. Aunque puede haber dolor localizado en el cáncer avanzado, la inflamación inicial generalmente es indolora. Algunos cánceres pueden causar una acumulación de líquido dentro del tórax o el abdomen.
Síntomas sistémicos
Los síntomas generales ocurren debido a los efectos que no están relacionados con la diseminación directa o metastásica. Estos pueden incluir: pérdida de peso involuntaria, fiebre, fatiga excesiva y cambios en la piel. La enfermedad de Hodgkin, las leucemias y los cánceres de hígado o riñón pueden causar fiebre persistente.
Algunos cánceres pueden causar grupos específicos de síntomas sistémicos, denominados síndrome paraneoplásico. Los ejemplos incluyen la aparición de miastenia gravis en el timoma y discotecas en el cáncer de pulmón.
Metástasis
El cáncer se puede diseminar desde su sitio original por diseminación local, diseminación linfática a los ganglios linfáticos regionales o por diseminación hematógena a través de la sangre a sitios distantes, conocida como metástasis. Cuando el cáncer se disemina por una vía hematógena, generalmente se disemina por todo el cuerpo. Sin embargo, las "semillas" de cáncer crecen solo en ciertos sitios seleccionados ("suelo") como se hipotetiza en la hipótesis del suelo y la semilla de la metástasis del cáncer. Los síntomas de los cánceres metastásicos dependen de la ubicación del tumor y pueden incluir ganglios linfáticos agrandados (que se pueden sentir oa veces debajo de la piel y suelen ser duros), hígado agrandado o bazo agrandado, que se puede sentir en el abdomen, dolor o fractura de huesos afectados y síntomas neurológicos.
Causas
La mayoría de los cánceres, alrededor del 90-95% de los casos, se deben a mutaciones genéticas de factores ambientales. El 5-10% restante se debe a genética heredada. Medioambiental , tal como lo usan los investigadores del cáncer, significa cualquier causa que no se hereda genéticamente, como el estilo de vida, los factores económicos y de comportamiento, y no simplemente la contaminación. Factores ambientales comunes que contribuyen a la muerte por cáncer incluyen tabaco (25-30%), dieta y obesidad (30-35%), infecciones (15-20%), radiación (ionizante y no ionizante, hasta 10%), estrés, falta de actividad física y contaminación.
En general, no es posible demostrar qué causó un cáncer en particular porque las diversas causas no tienen huellas dactilares específicas. Por ejemplo, si una persona que consume tabaco desarrolla cáncer de pulmón, probablemente fue causado por el consumo de tabaco, pero como todos tienen una pequeña posibilidad de desarrollar cáncer de pulmón como resultado de la contaminación del aire o radiación, el cáncer puede haberse desarrollado para una de esas razones. Exceptuando las raras transmisiones que ocurren con embarazos y donantes ocasionales de órganos, el cáncer generalmente no es una enfermedad transmisible.
Productos químicos
La exposición a sustancias particulares se ha relacionado con tipos específicos de cáncer. Estas sustancias se llaman carcinógenos .
El humo del tabaco, por ejemplo, causa el 90% del cáncer de pulmón. También causa cáncer en la laringe, cabeza, cuello, estómago, vejiga, riñón, esófago y páncreas. El humo del tabaco contiene más de cincuenta carcinógenos conocidos, incluidas las nitrosaminas y los hidrocarburos aromáticos policíclicos.
El tabaco es responsable de aproximadamente una de cada cinco muertes por cáncer en el mundo y aproximadamente una de cada tres en el mundo desarrollado. Las tasas de mortalidad por cáncer de pulmón en los Estados Unidos han reflejado patrones de tabaquismo, con aumentos en el tabaquismo seguidos por incrementos dramáticos en las tasas de mortalidad por cáncer de pulmón y, más recientemente, disminuciones en las tasas de tabaquismo desde la década de 1950 seguidas por disminuciones en las tasas .
En Europa occidental, el 10% de los cánceres en los hombres y el 3% de los cánceres en las mujeres se atribuyen a la exposición al alcohol, especialmente el hígado y el cáncer del tracto digestivo. El cáncer de exposiciones a sustancias relacionadas con el trabajo puede causar entre 2 y 20% de los casos, causando al menos 200,000 muertes. Los cánceres como el cáncer de pulmón y el mesotelioma pueden provenir de la inhalación de humo de tabaco o fibras de amianto, o leucemia por exposición al benceno.
Dieta y ejercicio
La dieta, la inactividad física y la obesidad están relacionadas con hasta 30-35% de las muertes por cáncer. En los Estados Unidos, el exceso de peso está asociado con el desarrollo de muchos tipos de cáncer y es un factor en el 14-20% de las muertes por cáncer. Un estudio del Reino Unido que incluyó datos sobre más de 5 millones de personas mostró un mayor índice de masa corporal relacionado con al menos 10 tipos de cáncer y responsable de alrededor de 12,000 casos cada año en ese país. Se cree que la inactividad física contribuye al riesgo de cáncer, no solo por su efecto sobre el peso corporal sino también a través de los efectos negativos en el sistema inmunitario y el sistema endocrino. Más de la mitad del efecto de la dieta se debe a la sobrenutrición (comer demasiado), en lugar de comer muy pocas verduras u otros alimentos saludables.
Algunos alimentos específicos están relacionados con cánceres específicos. Una dieta alta en sal está relacionada con el cáncer gástrico. La aflatoxina B1, un contaminante alimentario frecuente, causa cáncer de hígado. Masticar nueces de betel puede causar cáncer oral. Las diferencias nacionales en las prácticas alimentarias pueden explicar en parte las diferencias en la incidencia del cáncer. Por ejemplo, el cáncer gástrico es más común en Japón debido a su dieta alta en sal, mientras que el cáncer de colon es más común en los Estados Unidos. Los perfiles de cáncer de inmigrantes desarrollan un espejo del de su nuevo país, a menudo dentro de una generación.
Infección
En todo el mundo, aproximadamente el 18% de las muertes por cáncer están relacionadas con enfermedades infecciosas. Esta proporción varía desde un máximo del 25% en África hasta menos del 10% en el mundo desarrollado. Los virus son los agentes infecciosos habituales que causan cáncer, pero las bacterias cancerosas y los parásitos también pueden desempeñar un papel.
Los oncovirus (virus que pueden causar cáncer) incluyen virus del papiloma humano (cáncer cervical), virus Epstein-Barr (enfermedad linfoproliferativa de células B y carcinoma nasofaríngeo), herpesvirus del sarcoma de Kaposi (sarcoma de Kaposi y linfomas de efusión primaria), virus de la hepatitis B y hepatitis C ( carcinoma hepatocelular) y leucemia de células T humanas virus-1 (leucemias de células T). La infección bacteriana también puede aumentar el riesgo de cáncer, como se ve en el carcinoma gástrico inducido por Helicobacter pylori . Las infecciones parasitarias asociadas con el cáncer incluyen Schistosoma haematobium (carcinoma de células escamosas de la vejiga) y los trematodos hepáticos, Opisthorchis viverrini y Clonorchis sinensis (colangiocarcinoma).
Radiación
Hasta el 10% de los cánceres invasivos están relacionados con la exposición a la radiación, que incluye radiación ionizante y radiación ultravioleta no ionizante. Además, la mayoría de los cánceres no invasivos son cánceres de piel no melanoma causados por radiación ultravioleta no ionizante, principalmente por la luz solar. Las fuentes de radiación ionizante incluyen imágenes médicas y gas radón.
La radiación ionizante no es un mutágeno particularmente fuerte. La exposición residencial al gas radón, por ejemplo, tiene riesgos similares de cáncer como el tabaquismo pasivo. La radiación es una fuente más poderosa de cáncer cuando se combina con otros agentes causantes de cáncer, como el radón más el humo del tabaco. La radiación puede causar cáncer en la mayoría de las partes del cuerpo, en todos los animales y a cualquier edad. Los niños y adolescentes tienen el doble de probabilidades de desarrollar leucemia inducida por radiación que los adultos; la exposición a la radiación antes del nacimiento tiene diez veces el efecto.
El uso médico de radiación ionizante es una fuente pequeña pero creciente de cánceres inducidos por la radiación. La radiación ionizante se puede usar para tratar otros cánceres, pero esto puede, en algunos casos, inducir una segunda forma de cáncer. También se usa en algunos tipos de imágenes médicas.
La exposición prolongada a la radiación ultravioleta del sol puede provocar melanoma y otras enfermedades malignas de la piel. Evidencia clara establece que la radiación ultravioleta, especialmente la onda media no ionizante UVB, es la causa de la mayoría de los cánceres de piel no melanoma, que son las formas más comunes de cáncer en el mundo.
La Agencia Internacional para la Investigación del Cáncer de la Organización Mundial de la Salud ha descrito la radiación de radiofrecuencia no ionizante procedente de teléfonos móviles, la transmisión de energía eléctrica y otras fuentes similares como un posible carcinógeno. Sin embargo, los estudios no han encontrado un vínculo consistente entre la radiación del teléfono móvil y el riesgo de cáncer.
Herencia
La gran mayoría de los cánceres no son hereditarios (esporádicos). Los cánceres hereditarios son causados principalmente por un defecto genético heredado. Menos del 0.3% de la población son portadores de una mutación genética que tiene un gran efecto en el riesgo de cáncer y que causa menos del 3-10% de cáncer. Algunos de estos síndromes incluyen: ciertas mutaciones heredadas en los genes BRCA1 y BRCA2 con más del 75% de cáncer de mama y cáncer de ovario, y cáncer colorrectal no poliposo hereditario (HNPCC o síndrome de Lynch), que está presente en aproximadamente el 3% de las personas con cáncer colorrectal, entre otros.
Estadísticamente para los cánceres que causan la mayoría de la mortalidad, el riesgo relativo de desarrollar cáncer colorrectal cuando un familiar de primer grado (padre, hermano o hijo) ha sido diagnosticado con él es aproximadamente 2. El riesgo relativo correspondiente es 1.5 para cáncer de pulmón y 1.9 para próstata cáncer. Para el cáncer de mama, el riesgo relativo es 1.8 con un familiar de primer grado que lo ha desarrollado a los 50 años de edad o más, y 3.3 cuando el familiar lo desarrolló cuando era menor de 50 años de edad.
Las personas más altas tienen un mayor riesgo de cáncer porque tienen más células que las personas más bajas. Como la altura está genéticamente determinada en gran medida, las personas más altas tienen un aumento hereditario del riesgo de cáncer.
Agentes físicos
Algunas sustancias causan cáncer principalmente a través de sus efectos físicos, más que químicos. Un ejemplo destacado de esto es la exposición prolongada al asbesto, fibras minerales de origen natural que son una causa importante de mesotelioma (cáncer de la membrana serosa), generalmente la membrana serosa que rodea los pulmones. Se cree que otras sustancias de esta categoría, incluidas las fibras naturales y las sintéticas similares al amianto, como wollastonita, atapulgita, lana de vidrio y lana de roca, tienen efectos similares. Los materiales particulados no fibrosos que causan cáncer incluyen el polvo metálico de cobalto y níquel y la sílice cristalina (cuarzo, cristobalita y tridimita). Por lo general, los carcinógenos físicos deben ingresar al cuerpo (por ejemplo, a través de la inhalación) y requieren años de exposición para producir cáncer.
El trauma físico que causa cáncer es relativamente raro. Las afirmaciones de que la rotura de los huesos resultó en cáncer de huesos, por ejemplo, no han sido probadas. Del mismo modo, el trauma físico no se acepta como causa de cáncer de cuello uterino, cáncer de mama o cáncer cerebral. Una fuente aceptada es la aplicación frecuente y prolongada de objetos calientes al cuerpo. Es posible que las quemaduras repetidas en la misma parte del cuerpo, como las producidas por los calentadores kanger y kairo (calentadores de manos de carbón), puedan producir cáncer de piel, especialmente si también están presentes sustancias químicas cancerígenas. El consumo frecuente de té caliente hirviendo puede producir cáncer de esófago. En general, se cree que surge cáncer, o se fomenta un cáncer preexistente, durante el proceso de curación, en lugar de hacerlo directamente por el trauma. Sin embargo,
Se ha formulado la hipótesis de que la inflamación crónica causa una mutación directa. La inflamación puede contribuir a la proliferación, supervivencia, angiogénesis y migración de las células cancerosas al influir en el microambiente tumoral. Los oncogenes crean un microambiente pro-tumorigénico inflamatorio.
Hormonas
Algunas hormonas juegan un papel en el desarrollo del cáncer al promover la proliferación celular. Los factores de crecimiento similares a la insulina y sus proteínas de unión desempeñan un papel clave en la proliferación, diferenciación y apoptosis de las células cancerígenas, lo que sugiere una posible implicación en la carcinogénesis.
Las hormonas son agentes importantes en cánceres relacionados con el sexo, como cáncer de mama, endometrio, próstata, ovario y testículos, y también de cáncer de tiroides y cáncer de huesos. Por ejemplo, las hijas de mujeres que tienen cáncer de mama tienen niveles significativamente más altos de estrógeno y progesterona que las hijas de mujeres sin cáncer de mama. Estos niveles más altos de hormonas pueden explicar su mayor riesgo de cáncer de mama, incluso en ausencia de un gen de cáncer de mama. Del mismo modo, los hombres de ascendencia africana tienen niveles significativamente más altos de testosterona que los hombres de ascendencia europea y tienen un nivel correspondientemente más alto de cáncer de próstata. Los hombres de ascendencia asiática, con los niveles más bajos de glucurónido de androstanodiol activador de testosterona, tienen los niveles más bajos de cáncer de próstata.
Otros factores son relevantes: las personas obesas tienen niveles más altos de algunas hormonas asociadas con el cáncer y una tasa más alta de esos cánceres. Las mujeres que toman terapia de reemplazo hormonal tienen un mayor riesgo de desarrollar cánceres asociados con esas hormonas. Por otro lado, las personas que ejercen mucho más que el promedio tienen niveles más bajos de estas hormonas y un menor riesgo de cáncer. El osteosarcoma puede ser promovido por las hormonas de crecimiento. Algunos tratamientos y enfoques de prevención aprovechan esta causa al reducir artificialmente los niveles de hormonas y, por lo tanto, desalentar los cánceres sensibles a las hormonas.
Enfermedades autoinmunes
Existe una asociación entre la enfermedad celíaca y un mayor riesgo de todos los cánceres. Las personas con enfermedad celíaca no tratada tienen mayor riesgo, pero este riesgo disminuye con el tiempo después del diagnóstico y tratamiento estricto, probablemente debido a la adopción de una dieta sin gluten, que parece tener un papel protector contra el desarrollo de malignidad en personas con enfermedad celíaca . Sin embargo, la demora en el diagnóstico y el inicio de una dieta libre de gluten parece aumentar el riesgo de tumores malignos. Las tasas de cánceres gastrointestinales se incrementan en personas con enfermedad de Crohn y colitis ulcerosa, debido a la inflamación crónica. Además, los inmunomoduladores y agentes biológicos utilizados para tratar estas enfermedades pueden promover el desarrollo de tumores malignos extraintestinales.
Fisiopatología
Genética
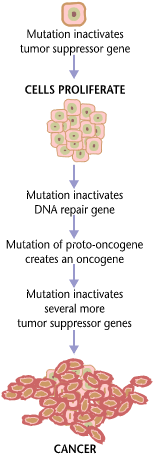
El cáncer es fundamentalmente una enfermedad de la regulación del crecimiento tisular. Para que una célula normal se transforme en una célula cancerosa, los genes que regulan el crecimiento y la diferenciación celular deben ser alterados.
Los genes afectados se dividen en dos categorías amplias. Los oncogenes son genes que promueven el crecimiento y la reproducción celular. Los genes supresores de tumores son genes que inhiben la división celular y la supervivencia. La transformación maligna puede ocurrir a través de la formación de nuevos oncogenes, la sobreexpresión inapropiada de oncogenes normales, o por la sub-expresión o la incapacidad de genes supresores de tumores. Normalmente, se requieren cambios en múltiples genes para transformar una célula normal en una célula cancerosa.
Los cambios genéticos pueden ocurrir en diferentes niveles y por diferentes mecanismos. La ganancia o pérdida de un cromosoma completo puede ocurrir a través de errores en la mitosis. Más comunes son las mutaciones, que son cambios en la secuencia de nucleótidos del ADN genómico.
Las mutaciones a gran escala implican la eliminación o ganancia de una porción de un cromosoma. La amplificación genómica se produce cuando una célula obtiene copias (a menudo 20 o más) de un pequeño locus cromosómico, que generalmente contiene uno o más oncogenes y material genético adyacente. La translocación ocurre cuando dos regiones cromosómicas separadas se fusionan anormalmente, a menudo en un lugar característico. Un ejemplo bien conocido de esto es el cromosoma Filadelfia, o translocación de los cromosomas 9 y 22, que se produce en la leucemia mielógena crónica y da como resultado la producción de la proteína de fusión BCR-abl, una tirosina cinasa oncogénica.
Las mutaciones a pequeña escala incluyen mutaciones puntuales, deleciones e inserciones, que pueden ocurrir en la región promotora de un gen y afectar su expresión, o pueden ocurrir en la secuencia codificante del gen y alterar la función o estabilidad de su producto proteico. La alteración de un solo gen también puede ser el resultado de la integración del material genómico de un virus de ADN o retrovirus, lo que lleva a la expresión de oncogenes virales en la célula afectada y sus descendientes.
La replicación de los datos contenidos en el ADN de las células vivas dará probablemente como resultado algunos errores (mutaciones). La compleja corrección de errores y la prevención están incorporadas en el proceso y protegen la célula contra el cáncer. Si ocurre un error significativo, la célula dañada puede autodestruirse a través de la muerte celular programada, denominada apoptosis. Si los procesos de control de errores fallan, las mutaciones sobrevivirán y se transmitirán a las células hijas.
Algunos entornos hacen que los errores surjan y se propaguen con mayor probabilidad. Tales entornos pueden incluir la presencia de sustancias disruptivas llamadas carcinógenos, lesiones físicas repetidas, calor, radiación ionizante o hipoxia.
Los errores que causan cáncer son autoamplificadores y compuestos, por ejemplo:
- Una mutación en la maquinaria de corrección de errores de una célula podría provocar que esa célula y sus hijos acumulen errores más rápidamente.
- Una mutación adicional en un oncogen podría hacer que la célula se reproduzca más rápidamente y con mayor frecuencia que sus contrapartes normales.
- Una mutación adicional puede causar la pérdida de un gen supresor tumoral, alterando la vía de señalización de la apoptosis e inmortalizando la célula.
- Una mutación adicional en la maquinaria de señalización de la célula podría enviar señales que causan errores a las células cercanas.
La transformación de una célula normal en cáncer es similar a una reacción en cadena causada por errores iniciales, que se combinan en errores más graves, permitiendo progresivamente a la célula escapar de más controles que limitan el crecimiento normal del tejido. Este escenario similar a la rebelión es una supervivencia indeseable del más apto, donde las fuerzas impulsoras de la evolución trabajan en contra del diseño del cuerpo y el cumplimiento del orden. Una vez que el cáncer ha comenzado a desarrollarse, este proceso continuo, denominado evolución clonal , conduce a la progresión hacia etapas más invasivas. La evolución clonal conduce a la heterogeneidad intratumoral (células cancerosas con mutaciones heterogéneas) que complica el diseño de estrategias de tratamiento efectivas.
Las habilidades características desarrolladas por los cánceres se dividen en categorías, específicamente evasión de la apoptosis, autosuficiencia en las señales de crecimiento, insensibilidad a las señales de contra crecimiento, angiogénesis sostenida, potencial de replicación ilimitada, metástasis, reprogramación del metabolismo energético y evasión de la destrucción inmune.
Epigenética
La visión clásica del cáncer es un conjunto de enfermedades que son impulsadas por anormalidades genéticas progresivas que incluyen mutaciones en genes supresores de tumores y oncogenes y anomalías cromosómicas. Se identificó el papel de las alteraciones epigenéticas posteriores.
Las alteraciones epigenéticas se refieren a modificaciones funcionalmente relevantes del genoma que no cambian la secuencia de nucleótidos. Ejemplos de tales modificaciones son cambios en la metilación del ADN (hipermetilación e hipometilación), modificación de histonas y cambios en la arquitectura cromosómica (causados por la expresión inapropiada de proteínas tales como HMGA2 o HMGA1). Cada una de estas alteraciones regula la expresión génica sin alterar la secuencia de ADN subyacente. Estos cambios pueden permanecer a través de las divisiones celulares, duran varias generaciones y se pueden considerar como epimutaciones (equivalentes a mutaciones).
Las alteraciones epigenéticas ocurren con frecuencia en cánceres. Como ejemplo, un estudio mencionó genes codificadores de proteínas que con frecuencia se alteraban en su metilación en asociación con el cáncer de colon. Estos incluyeron 147 genes hipermetilados y 27 hipometilados. De los genes hipermetilados, 10 estaban hipermetilados en el 100% de los cánceres de colon y muchos otros estaban hipermetilados en más del 50% de los cánceres de colon.
Mientras que las alteraciones epigenéticas se encuentran en los cánceres, las alteraciones epigenéticas en los genes de reparación del ADN, que causan una expresión reducida de las proteínas de reparación del ADN, pueden ser de particular importancia. Se cree que estas alteraciones se producen al principio de la progresión al cáncer y son una posible causa de la inestabilidad genética característica de los cánceres.
La expresión reducida de los genes de reparación del ADN interrumpe la reparación del ADN. Esto se muestra en la figura en el 4 ° nivel desde la parte superior. (En la figura, la redacción roja indica el papel central del daño del ADN y defectos en la reparación del ADN en la progresión al cáncer.) Cuando la reparación del ADN es deficiente el daño del ADN permanece en las células a un nivel más alto que el habitual (5º nivel) y causa frecuencias aumentadas de mutación y / o epimutación (sexto nivel). Las tasas de mutación aumentan sustancialmente en las células defectuosas en la reparación del desapareamiento del ADN o en la reparación de recombinación homóloga (HRR). Los reordenamientos cromosómicos y la aneuploidía también aumentan en las células defectuosas de HRR.
Los niveles más altos de daño en el ADN causan una mutación incrementada (lado derecho de la figura) y una mayor epimutación. Durante la reparación de roturas de doble cadena de ADN o la reparación de otro daño en el ADN, los sitios de reparación incompletos pueden causar silenciamiento génico epigenético.
La expresión deficiente de las proteínas de reparación del ADN debido a una mutación hereditaria puede aumentar los riesgos de cáncer. Las personas con una alteración hereditaria en cualquiera de los 34 genes de reparación del ADN (ver artículo trastorno de deficiencia en la reparación del ADN) tienen un mayor riesgo de cáncer, con algunos defectos que aseguran una probabilidad de cáncer del 100% (p. Ej., Mutaciones en p53). Las mutaciones de reparación de ADN de la línea germinal se observan en el lado izquierdo de la figura. Sin embargo, tales mutaciones en la línea germinal (que causan síndromes de cáncer altamente penetrantes) son la causa de solo alrededor del 1 por ciento de los cánceres.
En los cánceres esporádicos, las deficiencias en la reparación del ADN a veces son causadas por una mutación en un gen de reparación del ADN, pero son mucho más frecuentemente causadas por alteraciones epigenéticas que reducen o silencian la expresión de los genes de reparación del ADN. Esto se indica en la figura en el 3er nivel. Muchos estudios de carcinogénesis inducida por metales pesados muestran que tales metales pesados causan una reducción en la expresión de las enzimas de reparación del ADN, algunos a través de mecanismos epigenéticos. Se propone que la inhibición de la reparación del ADN es un mecanismo predominante en la carcinogenicidad inducida por metales pesados. Además, las alteraciones epigenéticas frecuentes de las secuencias de ADN codifican ARN pequeños llamados microARN (o miARN). Los miRNAs no codifican proteínas, pero pueden "apuntar" a genes codificadores de proteínas y reducir su expresión.
Los cánceres suelen surgir de un conjunto de mutaciones y epimutaciones que confieren una ventaja selectiva que conduce a la expansión clonal (véanse los defectos de campo en la progresión al cáncer). Las mutaciones, sin embargo, pueden no ser tan frecuentes en los cánceres como las alteraciones epigenéticas. Un cáncer promedio de mama o colon puede tener aproximadamente de 60 a 70 mutaciones que alteran la proteína, de las cuales aproximadamente tres o cuatro pueden ser mutaciones "conductoras" y las restantes pueden ser mutaciones "pasajeras".
Metástasis
La metástasis es la diseminación del cáncer a otras partes del cuerpo. Los tumores dispersos se llaman tumores metastásicos, mientras que el original se llama tumor primario. Casi todos los cánceres pueden hacer metástasis. La mayoría de las muertes por cáncer se deben a un cáncer que se ha metastatizado.
La metástasis es común en las últimas etapas del cáncer y puede ocurrir a través de la sangre o el sistema linfático o ambos. Los pasos típicos en metástasis son la invasión local, la intravasación en la sangre o la linfa, la circulación a través del cuerpo, la extravasación en el nuevo tejido, la proliferación y la angiogénesis. Los diferentes tipos de cáncer tienden a metastatizar a órganos particulares, pero en general los lugares más comunes para que ocurran las metástasis son los pulmones, el hígado, el cerebro y los huesos.
Diagnóstico
La mayoría de los cánceres se reconocen inicialmente ya sea por la aparición de signos o síntomas o por el cribado. Ninguno de estos conduce a un diagnóstico definitivo, que requiere el examen de una muestra de tejido por un patólogo. Las personas con sospecha de cáncer se investigan con exámenes médicos. Estos comúnmente incluyen análisis de sangre, rayos X, tomografías computarizadas (de contraste) y endoscopia.
El diagnóstico de tejido de la biopsia indica el tipo de célula que está proliferando, su grado histológico, anomalías genéticas y otras características. En conjunto, esta información es útil para evaluar el pronóstico y elegir el mejor tratamiento.
La citogenética y la inmunohistoquímica son otros tipos de pruebas de tejidos. Estas pruebas proporcionan información sobre los cambios moleculares (como mutaciones, genes de fusión y cambios cromosómicos numéricos) y, por lo tanto, también pueden indicar el pronóstico y el mejor tratamiento.
Clasificación
Los cánceres se clasifican por el tipo de célula que se asemejan a las células tumorales y, por lo tanto, se presume que es el origen del tumor. Estos tipos incluyen:
- Carcinoma: Cáncer derivado de células epiteliales. Este grupo incluye muchos de los cánceres más comunes e incluye casi todos los de mama, próstata, pulmón, páncreas y colon.
- Sarcoma: cánceres que surgen del tejido conectivo (es decir, hueso, cartílago, grasa, nervio), cada uno de los cuales se desarrolla a partir de células que se originan en células mesenquimales fuera de la médula ósea.
- Linfoma y leucemia: estas dos clases surgen de células hematopoyéticas (formadoras de sangre) que salen de la médula y tienden a madurar en los ganglios linfáticos y la sangre, respectivamente.
- Tumor de células germinales: cánceres derivados de células pluripotentes, que con mayor frecuencia se presentan en el testículo o en el ovario (seminoma y disgerminoma, respectivamente).
- Blastoma: Cáncer derivado de células "precursoras" inmaduras o tejido embrionario.
Los cánceres usualmente se nombran usando -carcinoma , -sarcoma o -blastoma como un sufijo, con la palabra latina o griega para el órgano o tejido de origen como la raíz. Por ejemplo, los cánceres de parénquima hepático que provienen de células epiteliales malignas se denominan hepatocarcinoma , mientras que una malignidad que se origina en las células precursoras del hígado primitivo se denomina hepatoblastoma y un cáncer que surge de las células grasas se denomina liposarcoma . Para algunos cánceres comunes, se usa el nombre del órgano en inglés. Por ejemplo, el tipo más común de cáncer de mama se llama carcinoma ductal de la mama . Aquí, el adjetivo ductal se refiere a la aparición de cáncer bajo el microscopio, lo que sugiere que se originó en los conductos de la leche.
Los tumores benignos (que no son cánceres) se nombran usando -oma como sufijo con el nombre del órgano como raíz. Por ejemplo, un tumor benigno de células de músculo liso se denomina leiomioma (el nombre común de este tumor benigno frecuente en el útero es el fibroma ). Confusamente, algunos tipos de cáncer usan el sufijo -noma , ejemplos que incluyen melanoma y seminoma.
Algunos tipos de cáncer reciben su nombre por el tamaño y la forma de las células bajo el microscopio, como el carcinoma de células gigantes, el carcinoma de células fusiformes y el carcinoma de células pequeñas.
 Un carcinoma ductal invasivo de la mama (área pálida en el centro) rodeado de espinas de tejido cicatricial blanquecino y tejido graso amarillo
Un carcinoma ductal invasivo de la mama (área pálida en el centro) rodeado de espinas de tejido cicatricial blanquecino y tejido graso amarillo Un carcinoma colorrectal invasivo (parte superior central) en un colectomyspecimen
Un carcinoma colorrectal invasivo (parte superior central) en un colectomyspecimen Un carcinoma de células escamosas (el tumor blanquecino) cerca del bronquio en una muestra de pulmón
Un carcinoma de células escamosas (el tumor blanquecino) cerca del bronquio en una muestra de pulmón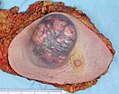 Un gran carcinoma ductal invasivo en una muestra de mastectomía
Un gran carcinoma ductal invasivo en una muestra de mastectomía
Prevención
La prevención del cáncer se define como medidas activas para disminuir el riesgo de cáncer. La gran mayoría de los casos de cáncer se deben a factores de riesgo ambientales. Muchos de estos factores ambientales son opciones controlables de estilo de vida. Por lo tanto, el cáncer generalmente se puede prevenir. Entre el 70% y el 90% de los cánceres comunes se deben a factores ambientales y, por lo tanto, potencialmente prevenibles.
Más del 30% de las muertes por cáncer podrían prevenirse evitando factores de riesgo como: tabaco, exceso de peso / obesidad, mala alimentación, inactividad física, alcohol, infecciones de transmisión sexual y contaminación del aire. No todas las causas ambientales son controlables, como la radiación de fondo natural y los cánceres causados por trastornos genéticos hereditarios y, por lo tanto, no se pueden prevenir mediante el comportamiento personal.
Dietético
Si bien se han propuesto muchas recomendaciones dietéticas para reducir los riesgos de cáncer, la evidencia que las respalda no es definitiva. Los principales factores dietéticos que aumentan el riesgo son la obesidad y el consumo de alcohol. Las dietas bajas en frutas y verduras y altas en carnes rojas han sido implicadas, pero las revisiones y los metanálisis no llegan a una conclusión consistente. Un metaanálisis de 2014 no encontró relación entre las frutas y las verduras y el cáncer. El café se asocia con un riesgo reducido de cáncer de hígado. Los estudios han relacionado el consumo excesivo de carne roja o procesada con un mayor riesgo de cáncer de mama, cáncer de colon y cáncer de páncreas, un fenómeno que podría deberse a la presencia de carcinógenos en carnes cocinadas a altas temperaturas. En 2015, la IARC informó que comía carne procesada (por ejemplo, tocino, jamón, salchichas, salchichas) y, en menor medida,
Las recomendaciones dietéticas para la prevención del cáncer generalmente incluyen un énfasis en vegetales, frutas, granos enteros y pescado y una evitación de carnes procesadas y rojas (res, puerco, cordero), grasas animales, alimentos encurtidos y carbohidratos refinados.
Medicación
Los medicamentos se pueden usar para prevenir el cáncer en algunas circunstancias. En la población general, los AINE reducen el riesgo de cáncer colorrectal; sin embargo, debido a los efectos secundarios cardiovasculares y gastrointestinales, causan daño general cuando se usan para la prevención. Se ha descubierto que la aspirina reduce el riesgo de muerte por cáncer en aproximadamente un 7%. Los inhibidores de COX-2 pueden disminuir la tasa de formación de pólipos en personas con poliposis adenomatosa familiar; sin embargo, está asociado con los mismos efectos adversos que los AINE. El uso diario de tamoxifeno o raloxifeno reduce el riesgo de cáncer de mama en mujeres de alto riesgo. El beneficio versus el daño para el inhibidor de la 5-alfa-reductasa, como el finasteride, no está claro.
La suplementación con vitaminas no parece ser efectiva para prevenir el cáncer. Si bien los niveles sanguíneos bajos de vitamina D se correlacionan con un mayor riesgo de cáncer, no se determina si esta relación es causal y si la suplementación con vitamina D es protectora. Una revisión de 2014 encontró que los suplementos no tuvieron un efecto significativo sobre el riesgo de cáncer. Otra revisión de 2014 concluyó que la vitamina D 3 puede disminuir el riesgo de muerte por cáncer (una muerte menos en 150 personas tratadas durante 5 años), pero se observaron preocupaciones con la calidad de los datos.
La administración de suplementos de beta-caroteno aumenta las tasas de cáncer de pulmón en los que tienen alto riesgo. La administración de suplementos de ácido fólico no es efectiva para prevenir el cáncer de colon y puede aumentar los pólipos en el colon. No está claro si los suplementos de selenio tienen un efecto.
Vacunación
Se han desarrollado vacunas que previenen la infección por algunos virus cancerígenos. La vacuna del virus del papiloma humano (Gardasil y Cervarix) disminuye el riesgo de desarrollar cáncer de cuello uterino. La vacuna contra la hepatitis B previene la infección con el virus de la hepatitis B y, por lo tanto, disminuye el riesgo de cáncer de hígado. La administración de vacunas contra el virus del papiloma humano y la hepatitis B se recomienda cuando los recursos lo permitan.
Cribado
A diferencia de los esfuerzos de diagnóstico provocados por síntomas y signos médicos, la detección del cáncer implica esfuerzos para detectar el cáncer después de que se ha formado, pero antes de que aparezcan síntomas evidentes. Esto puede incluir exámenes físicos, análisis de sangre o de orina o imágenes médicas.
La detección del cáncer no está disponible para muchos tipos de cáncer. Incluso cuando hay pruebas disponibles, es posible que no se las recomiende a todos. El cribado universal o la detección masiva implica el cribado de todos. El examen selectivo identifica a las personas que están en mayor riesgo, como las personas con antecedentes familiares. Se consideran varios factores para determinar si los beneficios de la detección superan los riesgos y los costos de la detección. Estos factores incluyen:
- Posibles daños de la prueba de detección: por ejemplo, las imágenes de rayos X implican exposición a radiación ionizante potencialmente dañina
- La probabilidad de que la prueba identifique correctamente el cáncer
- La probabilidad de que haya cáncer presente: la detección no es útil normalmente para cánceres raros.
- Posibles daños de los procedimientos de seguimiento
- Si el tratamiento adecuado está disponible
- Si la detección temprana mejora los resultados del tratamiento
- Si el cáncer alguna vez necesitará tratamiento
- Si la prueba es aceptable para las personas: si una prueba de detección es demasiado onerosa (por ejemplo, extremadamente dolorosa), las personas se rehusarán a participar.
- Costo
Recomendaciones
Grupo de Trabajo de Servicios Preventivos de EE. UU.
La Fuerza de Tarea de Servicios Preventivos de los EE. UU. (USPSTF) emite recomendaciones para varios tipos de cáncer:
- Recomienda encarecidamente el cribado del cáncer cervicouterino en mujeres que son sexualmente activas y tienen un cuello uterino por lo menos hasta la edad de 65 años.
- Recomiende que los estadounidenses se sometan a exámenes de detección de cáncer colorrectal a través de pruebas de sangre oculta en heces, sigmoidoscopia o colonoscopia desde los 50 hasta los 75 años.
- La evidencia es insuficiente para recomendar a favor o en contra de la detección de cáncer de piel, cáncer oral, cáncer de pulmón o cáncer de próstata en hombres menores de 75 años.
- El examen de rutina no se recomienda para el cáncer de vejiga, cáncer de testículo, cáncer de ovario, cáncer de páncreas o cáncer de próstata.
- Recomienda la mamografía para el cribado del cáncer de mama cada dos años a partir de los 50-74 años, pero no recomienda ni el autoexamen de mamas ni el examen clínico de los senos. Una revisión Cochrane de 2013 concluyó que el cribado del cáncer de mama mediante mamografía no tuvo ningún efecto en la reducción de la mortalidad debido al sobrediagnóstico y el sobretratamiento.
Japón
Pantallas para cáncer gástrico utilizando fotofluorografía debido a la alta incidencia allí.
Prueba genética
| Gene | Tipos de cáncer |
|---|---|
| BRCA1, BRCA2 | Mama, ovario, pancreático |
| HNPCC, MLH1, MSH2, MSH6, PMS1, PMS2 | Colon, útero, intestino delgado, estómago, tracto urinario |
Las pruebas genéticas para individuos con alto riesgo de ciertos cánceres son recomendadas por grupos no oficiales. Los portadores de estas mutaciones pueden someterse a vigilancia mejorada, quimioprevención o cirugía preventiva para reducir su riesgo posterior.
administración
Existen muchas opciones de tratamiento para el cáncer. Los principales incluyen cirugía, quimioterapia, radioterapia, terapia hormonal, terapia dirigida y cuidados paliativos. Los tratamientos que se utilizan dependen del tipo, ubicación y grado del cáncer, así como de la salud y las preferencias del paciente. El intento de tratamiento puede o no ser curativo.
Quimioterapia
La quimioterapia es el tratamiento del cáncer con uno o más medicamentos antineoplásicos citotóxicos (agentes quimioterapéuticos) como parte de un régimen estandarizado. El término abarca una variedad de medicamentos, que se dividen en categorías amplias, como agentes alquilantes y antimetabolitos. Los agentes quimioterapéuticos tradicionales actúan al matar las células que se dividen rápidamente, una propiedad crítica de la mayoría de las células cancerosas.
La terapia dirigida es una forma de quimioterapia que se dirige a las diferencias moleculares específicas entre el cáncer y las células normales. Las primeras terapias dirigidas bloquearon la molécula del receptor de estrógeno, inhibiendo el crecimiento del cáncer de mama. Otro ejemplo común es la clase de inhibidores de Bcr-Abl, que se usan para tratar la leucemia mielógena crónica (LMC). Actualmente, existen terapias dirigidas para muchos de los tipos de cáncer más comunes, incluyendo cáncer de vejiga, cáncer de mama, cáncer colorrectal, cáncer de riñón, leucemia, cáncer de hígado, cáncer de pulmón, linfoma, cáncer de páncreas, cáncer de próstata, cáncer de piel y cáncer de tiroides como así como otros tipos de cáncer.
La eficacia de la quimioterapia depende del tipo de cáncer y la etapa. En combinación con la cirugía, la quimioterapia ha demostrado ser útil en tipos de cáncer, incluidos el cáncer de mama, el cáncer colorrectal, el cáncer de páncreas, el sarcoma osteogénico, el cáncer testicular, el cáncer de ovario y ciertos cánceres de pulmón. La quimioterapia es curativa para algunos cánceres, como algunas leucemias, ineficaz en algunos tumores cerebrales e innecesaria en otros, como la mayoría de los cánceres de piel no melanoma. La eficacia de la quimioterapia a menudo se ve limitada por su toxicidad para otros tejidos en el cuerpo. Incluso cuando la quimioterapia no proporciona una cura permanente, puede ser útil para reducir síntomas como el dolor o para reducir el tamaño de un tumor inoperable con la esperanza de que la cirugía sea posible en el futuro.
Radiación
La radioterapia implica el uso de radiación ionizante en un intento de curar o mejorar los síntomas. Funciona al dañar el ADN del tejido canceroso, matándolo. Para preservar los tejidos normales (como la piel u órganos, que la radiación debe atravesar para tratar el tumor), los haces de radiación con forma se dirigen desde múltiples ángulos de exposición para cruzarse en el tumor, proporcionando una dosis mucho mayor allí que en el tejido sano circundante . Al igual que con la quimioterapia, los cánceres varían en su respuesta a la radioterapia.
La radioterapia se usa en aproximadamente la mitad de los casos. La radiación puede ser de fuentes internas (braquiterapia) o de fuentes externas. La radiación es comúnmente rayos X de baja energía para tratar cánceres de piel, mientras que rayos X de mayor energía se usan para cánceres dentro del cuerpo. La radiación se usa generalmente además de la cirugía o la quimioterapia. Para ciertos tipos de cáncer, como el cáncer temprano de cabeza y cuello, se puede usar solo. Para la metástasis ósea dolorosa, se ha encontrado que es efectiva en aproximadamente el 70% de los pacientes.
Cirugía
La cirugía es el principal método de tratamiento para la mayoría de los cánceres sólidos aislados y puede desempeñar un papel en la paliación y la prolongación de la supervivencia. Por lo general, es una parte importante del diagnóstico definitivo y la estadificación de los tumores, ya que generalmente se requieren biopsias. En el cáncer localizado, la cirugía generalmente intenta extirpar toda la masa junto con, en ciertos casos, los ganglios linfáticos de la zona. Para algunos tipos de cáncer, esto es suficiente para eliminar el cáncer.
Cuidados paliativos
Los cuidados paliativos se refieren al tratamiento que intenta ayudar al paciente a sentirse mejor y se puede combinar con un intento de tratar el cáncer. Los cuidados paliativos incluyen medidas para reducir la angustia física, emocional, espiritual y psicosocial. A diferencia del tratamiento destinado a matar directamente a las células cancerosas, el objetivo principal de los cuidados paliativos es mejorar la calidad de vida.
Las personas en todas las etapas del tratamiento del cáncer generalmente reciben algún tipo de cuidado paliativo. En algunos casos, las organizaciones profesionales médicas especializadas recomiendan que los pacientes y los médicos respondan al cáncer solo con cuidados paliativos. Esto aplica a pacientes que:
- mostrar bajo estado de rendimiento, lo que implica capacidad limitada para cuidar de sí mismos
- no recibió ningún beneficio de tratamientos anteriores basados en la evidencia
- no son elegibles para participar en ningún ensayo clínico apropiado
- ninguna evidencia sólida implica que el tratamiento sea efectivo
Los cuidados paliativos se pueden confundir con los cuidados paliativos y, por lo tanto, solo se indican cuando las personas se acercan al final de la vida. Al igual que el cuidado de hospicio, los cuidados paliativos intentan ayudar al paciente a hacer frente a sus necesidades inmediatas y aumentar la comodidad. A diferencia del cuidado de hospicio, los cuidados paliativos no requieren que las personas dejen el tratamiento dirigido al cáncer.
Múltiples guías médicas nacionales recomiendan la atención paliativa temprana para pacientes cuyo cáncer ha producido síntomas angustiantes o que necesitan ayuda para sobrellevar su enfermedad. En pacientes diagnosticados por primera vez con enfermedad metastásica, los cuidados paliativos se pueden indicar de inmediato. Los cuidados paliativos están indicados para pacientes con un pronóstico de menos de 12 meses de vida, incluso si reciben un tratamiento agresivo.
Inmunoterapia
Una variedad de terapias que usan inmunoterapia, estimulando o ayudando al sistema inmune para combatir el cáncer, se han usado desde 1997. Los enfoques incluyen anticuerpos, terapia de puntos de control y transferencia de células adoptivas.
Terapia con láser
La terapia con láser usa luz de alta intensidad para tratar el cáncer al reducir o destruir tumores o crecimientos precancerosos. Los láseres se usan con mayor frecuencia para tratar cánceres superficiales que se encuentran en la superficie del cuerpo o en el revestimiento de órganos internos. Se usa para tratar el cáncer de piel de células basales y las etapas iniciales de otros como el cáncer de pulmón de células cervicouterinas, peneanas, vaginales, vulvares y no pequeñas. A menudo se combina con otros tratamientos, como cirugía, quimioterapia o radioterapia. La termoterapia intersticial inducida por láser (LITT), o la fotocoagulación con láser intersticial, usa láseres para tratar algunos cánceres mediante la hipertermia, que usa calor para reducir los tumores al dañar o destruir las células cancerosas. El láser es más preciso que la cirugía y causa menos daño, dolor, sangrado, hinchazón y cicatrices. Una desventaja es que los cirujanos deben tener entrenamiento especializado. Puede ser más costoso que otros tratamientos.
Medicina alternativa
Los tratamientos complementarios y alternativos contra el cáncer son un grupo diverso de terapias, prácticas y productos que no forman parte de la medicina convencional. La "medicina complementaria" se refiere a los métodos y sustancias utilizados junto con la medicina convencional, mientras que la "medicina alternativa" se refiere a los compuestos utilizados en lugar de la medicina convencional. La mayoría de los medicamentos complementarios y alternativos para el cáncer no se han estudiado ni probado con técnicas convencionales, como los ensayos clínicos. Algunos tratamientos alternativos se han investigado y demostrado ser ineficaces, pero aún se siguen comercializando y promoviendo. El investigador del cáncer Andrew J. Vickers afirmó: "La etiqueta 'no probada' es inapropiada para tales terapias; es hora de afirmar que muchas terapias alternativas contra el cáncer han sido 'refutadas'".
Pronóstico
Las tasas de supervivencia varían según el tipo de cáncer y según la etapa en la que se diagnostica, desde la supervivencia mayoritaria hasta la mortalidad completa cinco años después del diagnóstico. Una vez que un cáncer ha hecho metástasis, el pronóstico normalmente empeora. Aproximadamente la mitad de los pacientes que reciben tratamiento para el cáncer invasivo (excluyendo los cánceres de piel in situ y no melanoma) mueren a causa de ese cáncer o su tratamiento.
La supervivencia es peor en el mundo en desarrollo, en parte porque los tipos de cáncer que son más comunes allí son más difíciles de tratar que los asociados con los países desarrollados.
Aquellos que sobreviven al cáncer desarrollan un segundo cáncer primario a aproximadamente el doble del índice de aquellos que nunca fueron diagnosticados. Se cree que el aumento del riesgo se debe a la posibilidad aleatoria de desarrollar cáncer, la probabilidad de sobrevivir al primer cáncer, los mismos factores de riesgo que produjeron el primer cáncer, los efectos secundarios no deseados del tratamiento del primer cáncer (particularmente radioterapia) y para un mejor cumplimiento con el cribado.
La predicción de la supervivencia a corto o largo plazo depende de muchos factores. Los más importantes son el tipo de cáncer y la edad del paciente y la salud general. Aquellos que son frágiles con otros problemas de salud tienen tasas de supervivencia más bajas que las personas sanas. Es poco probable que los centenarios sobrevivan durante cinco años, incluso si el tratamiento es exitoso. Las personas que informan una mejor calidad de vida tienden a sobrevivir más tiempo. Las personas con una calidad de vida inferior pueden verse afectadas por la depresión y otras complicaciones y / o la progresión de la enfermedad que tanto deteriora la calidad y la cantidad de vida. Además, los pacientes con peores pronósticos pueden estar deprimidos o tener peor calidad de vida porque perciben que es probable que su condición sea fatal.
Los pacientes con cáncer tienen un mayor riesgo de coágulos de sangre en las venas. El uso de heparina parece mejorar la supervivencia y disminuir el riesgo de coágulos sanguíneos.
Epidemiología
En 2008, se diagnosticaron aproximadamente 12,7 millones de cánceres (excluyendo los cánceres de piel no melanoma y otros cánceres no invasivos) y en 2010 murieron casi 7,98 millones de personas. Los cánceres representan aproximadamente el 13% de las muertes. Los más comunes son cáncer de pulmón (1,4 millones de muertes), cáncer de estómago (740,000), cáncer de hígado (700,000), cáncer colorrectal (610,000) y cáncer de seno (460,000). Esto hace que el cáncer invasor sea la principal causa de muerte en el mundo desarrollado y el segundo líder en el mundo en desarrollo. Más de la mitad de los casos ocurren en el mundo en desarrollo.
Las muertes por cáncer fueron de 5,8 millones en 1990. Las muertes han aumentado principalmente debido a vidas más largas y cambios de estilo de vida en el mundo en desarrollo. El factor de riesgo más importante para desarrollar cáncer es la edad. Aunque es posible que el cáncer ataque a cualquier edad, la mayoría de los pacientes con cáncer invasivo tienen más de 65 años. Según el investigador del cáncer Robert A. Weinberg, "si viviéramos lo suficiente, tarde o temprano todos tendríamos cáncer". Parte de la asociación entre el envejecimiento y el cáncer se atribuye a la inmunosenescencia, los errores acumulados en el ADN a lo largo de la vida y los cambios relacionados con la edad en el sistema endocrino. El efecto del envejecimiento en el cáncer se complica por factores como el daño en el ADN y la inflamación que lo promueve y factores como el envejecimiento vascular y los cambios endocrinos que lo inhiben.
Algunos cánceres de crecimiento lento son particularmente comunes, pero a menudo no son fatales. Los estudios de autopsia en Europa y Asia mostraron que hasta el 36% de las personas tienen cáncer de tiroides no diagnosticado y aparentemente inofensivo en el momento de su muerte y que el 80% de los hombres desarrollan cáncer de próstata a los 80. Como estos cánceres no causan la muerte del paciente, identificarlos habría representado un sobrediagnóstico en lugar de una atención médica útil.
Los tres cánceres infantiles más comunes son leucemia (34%), tumores cerebrales (23%) y linfomas (12%). En los Estados Unidos, el cáncer afecta aproximadamente a 1 de cada 285 niños. Las tasas de cáncer infantil aumentaron en un 0,6% por año entre 1975 y 2002 en los Estados Unidos y en un 1,1% por año entre 1978 y 1997 en Europa. La muerte por cáncer infantil disminuyó a la mitad desde 1975 en los Estados Unidos.
Historia
Cáncer ha existido para toda la historia humana. El registro escrito más antiguo sobre el cáncer es de alrededor del año 1600 aC en el Papiro Edwin Smith egipcio y describe el cáncer de mama. Hipócrates (aproximadamente 460 aC - aproximadamente 370 aC) describió varios tipos de cáncer, refiriéndose a ellos con la palabra griega καρκίνος karkinos (cangrejo o cangrejo). Este nombre proviene de la apariencia de la superficie cortada de un tumor maligno sólido, con "las venas estiradas por todos lados como el animal que el cangrejo tiene sus pies, de donde deriva su nombre". Galeno afirmó que "el cáncer del seno se llama así porque se parece a un cangrejo dado por las prolongaciones laterales del tumor y las venas distendidas adyacentes". Celsus (alrededor del 25 aC - 50 dC) tradujo karkinos al cáncer latino , también significa cangrejo y cirugía recomendada como tratamiento. Galeno (siglo II dC) no estuvo de acuerdo con el uso de la cirugía y los purgantes recomendados en su lugar. Estas recomendaciones se mantuvieron en gran medida durante 1000 años.
En los siglos XV, XVI y XVII, se hizo aceptable que los médicos disecaran cuerpos para descubrir la causa de la muerte. El profesor alemán Wilhelm Fabry creía que el cáncer de mama era causado por un coágulo de leche en un conducto mamario. El profesor holandés Francois de la Boe Sylvius, un seguidor de Descartes, creía que todas las enfermedades eran el resultado de procesos químicos y que el líquido linfático ácido era la causa del cáncer. Su contemporáneo Nicolaes Tulp creía que el cáncer era un veneno que se propaga lentamente y llegó a la conclusión de que era contagioso.
El médico John Hill describió el tabaco como la causa del cáncer de nariz en 1761. Esto fue seguido por el informe del cirujano británico Percivall Pott en 1775 de que el carcinoma de barrido de la chimenea, un cáncer del escroto, era una enfermedad común entre los deshollinadores. Con el uso generalizado del microscopio en el siglo XVIII, se descubrió que el "veneno del cáncer" se diseminaba desde el tumor primario a través de los ganglios linfáticos hacia otros sitios ("metástasis"). Esta visión de la enfermedad fue formulada por primera vez por el cirujano inglés Campbell De Morgan entre 1871 y 1874.
sociedad y Cultura
Aunque muchas enfermedades (como la insuficiencia cardíaca) pueden tener un peor pronóstico que la mayoría de los casos de cáncer, el cáncer es el tema del miedo y los tabúes generalizados. El eufemismo "después de una larga enfermedad" todavía se usa comúnmente, lo que refleja un estigma aparente. En Nigeria, un nombre local para el cáncer se traduce al inglés como "la enfermedad que no se puede curar". Esta profunda creencia de que el cáncer es necesariamente una enfermedad difícil y usualmente mortal se refleja en los sistemas elegidos por la sociedad para compilar estadísticas de cáncer: la forma más común de cáncer de piel no melanoma, que representa alrededor de un tercio de los casos de cáncer en todo el mundo. pero muy pocas muertes, están excluidas de las estadísticas de cáncer específicamente porque son fáciles de tratar y casi siempre se curan, a menudo en un solo procedimiento corto y ambulatorio.
Las concepciones occidentales de los derechos de los pacientes para las personas con cáncer incluyen el deber de revelar completamente la situación médica a la persona, y el derecho a participar en la toma de decisiones compartida de una manera que respete los propios valores de la persona. En otras culturas, se prefieren otros derechos y valores. Por ejemplo, la mayoría de las culturas africanas valoran familias enteras en lugar de individualismo. En algunas partes de África, comúnmente se hace un diagnóstico tan tarde que la cura no es posible, y el tratamiento, de estar disponible, llevaría rápidamente a la quiebra a la familia. Como resultado de estos factores, los proveedores de servicios de salud africanos tienden a dejar que los miembros de la familia decidan si divulgar el diagnóstico o no, y tienden a hacerlo lenta y tortuosamente, ya que la persona muestra interés y capacidad para lidiar con las malas noticias. . Las personas de los países de Asia y América del Sur también tienden a preferir un enfoque de la divulgación más lento y menos sincero que el idealizado en los Estados Unidos y Europa occidental, y creen que a veces sería preferible no recibir información sobre un diagnóstico de cáncer. En general, la divulgación del diagnóstico es más común de lo que era en el siglo XX, pero la revelación completa del pronóstico no se ofrece a muchos pacientes en todo el mundo.
En los Estados Unidos y algunas otras culturas, el cáncer se considera una enfermedad que debe "combatirse" para poner fin a la "insurrección civil"; una Guerra contra el Cáncer fue declarada en los Estados Unidos. Las metáforas militares son particularmente comunes en las descripciones de los efectos humanos del cáncer y enfatizan tanto el estado de la salud del paciente como la necesidad de tomar acciones inmediatas y decisivas por sí mismo en lugar de retrasar, ignorar o confiar por completo en los demás. Las metáforas militares también ayudan a racionalizar los tratamientos radicales y destructivos.
En la década de 1970, un tratamiento alternativo de cáncer relativamente popular en los EE. UU. Era una forma especializada de terapia de conversación, basada en la idea de que el cáncer era causado por una mala actitud. Se creía que las personas con una "personalidad cancerígena" -presionada, reprimida, aborrecida por sí misma y temerosa de expresar sus emociones- manifestaron cáncer a través del deseo subconsciente. Algunos psicoterapeutas dijeron que el tratamiento para cambiar la perspectiva del paciente sobre la vida curaría el cáncer. Entre otros efectos, esta creencia permitió a la sociedad culpar a la víctima por haber causado el cáncer ("quererlo") o haber evitado su curación (al no convertirse en una persona suficientemente feliz, valiente y amorosa). También aumentó la ansiedad de los pacientes, ya que incorrectamente creían que las emociones naturales de la tristeza, la ira o el miedo acortaban sus vidas. Enfermedad como metáfora mientras se recuperaba del tratamiento del cáncer de mama en 1978. Aunque la idea original ahora se considera en general sin sentido, la idea persiste parcialmente en una forma reducida con una creencia generalizada, pero incorrecta, de que cultivar deliberadamente un hábito de pensamiento positivo aumentará supervivencia. Esta noción es particularmente fuerte en la cultura del cáncer de mama.
Una idea sobre por qué las personas con cáncer son culpadas o estigmatizadas, llamada hipótesis del mundo justo, es que culpar al cáncer de las acciones o actitudes del paciente permite que los culpables recuperen la sensación de control. Esto se basa en la creencia de los culpables de que el mundo es fundamentalmente justo, por lo que cualquier enfermedad peligrosa, como el cáncer, debe ser un tipo de castigo por malas elecciones, porque en un mundo justo, las personas buenas no pasarían cosas malas.
Efecto económico
El gasto total en atención médica en cáncer en los EE. UU. Se estimó en $ 80.2 mil millones en 2015. Aunque el gasto en atención médica relacionado con el cáncer ha aumentado en términos absolutos durante las últimas décadas, la proporción del gasto en salud dedicada al tratamiento del cáncer % entre los años 1960 y 2004. Se ha observado un patrón similar en Europa, donde aproximadamente el 6% de todos los gastos de atención de la salud se gastan en el tratamiento del cáncer. Además del gasto en atención médica, el cáncer causa costos indirectos en términos de pérdida de productividad debido a la pérdida de días de trabajo y muerte prematura, así como a la atención informal. Por lo general, se estima que los costos indirectos exceden los costos de atención médica del cáncer.
Investigación
Debido a que el cáncer es una clase de enfermedades, es poco probable que alguna vez haya una sola "cura para el cáncer", así como tampoco habrá un solo tratamiento para todas las enfermedades infecciosas. Una vez se pensó incorrectamente que los inhibidores de la angiogénesis tenían potencial como tratamiento de "bala de plata" aplicable a muchos tipos de cáncer. Los inhibidores de la angiogénesis y otras terapias contra el cáncer se usan en combinación para reducir la morbilidad y la mortalidad del cáncer.
Los tratamientos experimentales contra el cáncer se estudian en ensayos clínicos para comparar el tratamiento propuesto con el mejor tratamiento existente. Los tratamientos que tuvieron éxito en un tipo de cáncer pueden probarse contra otros tipos. Se están desarrollando pruebas de diagnóstico para dirigir mejor las terapias correctas a los pacientes adecuados, según su biología individual.
La investigación del cáncer se centra en los siguientes problemas:
- Agentes (por ejemplo, virus) y eventos (por ejemplo, mutaciones) que causan o facilitan cambios genéticos en células destinadas a convertirse en cáncer.
- La naturaleza precisa del daño genético y los genes que se ven afectados por él.
- Las consecuencias de esos cambios genéticos en la biología de la célula, tanto en la generación de las propiedades definitorias de una célula cancerosa como en la facilitación de eventos genéticos adicionales que conducen a una mayor progresión del cáncer.
La mejor comprensión de la biología molecular y la biología celular debido a la investigación del cáncer ha dado lugar a nuevos tratamientos para el cáncer desde que el presidente estadounidense Richard Nixon declaró la "Guerra contra el Cáncer" en 1971. Desde entonces, el país ha gastado más de $ 200 recursos de los sectores público y privado. La tasa de mortalidad por cáncer (ajustando por tamaño y edad de la población) disminuyó en un cinco por ciento entre 1950 y 2005.
La competencia por los recursos financieros parece haber suprimido la creatividad, la cooperación, la asunción de riesgos y el pensamiento original necesarios para hacer descubrimientos fundamentales, favoreciendo indebidamente la investigación de bajo riesgo en pequeños avances incrementales sobre la investigación más arriesgada e innovadora. Otras consecuencias de la competencia parecen ser muchos estudios con afirmaciones dramáticas cuyos resultados no pueden ser replicados y los incentivos perversos que alientan a las instituciones beneficiarias a crecer sin hacer suficientes inversiones en sus propios profesores e instalaciones.
La viroterapia, que usa convert virus, está en estudio.
El embarazo
El cáncer afecta aproximadamente a 1 de cada 1,000 mujeres embarazadas. Los cánceres más comunes que se encuentran durante el embarazo son los mismos que los cánceres más comunes que se encuentran en mujeres no embarazadas durante la edad fértil: cáncer de mama, cáncer de cuello uterino, leucemia, linfoma, melanoma, cáncer de ovario y cáncer colorrectal.
Diagnosticar un nuevo cáncer en una mujer embarazada es difícil, en parte porque se asume que cualquier síntoma es una molestia normal asociada con el embarazo. Como resultado, el cáncer generalmente se descubre en una etapa algo más tardía que el promedio. Algunos procedimientos de imágenes, como resonancias magnéticas (imágenes de resonancia magnética), tomografías computarizadas, ultrasonidos y mamografías con protección fetal se consideran seguros durante el embarazo; algunos otros, como escaneos PET, no lo son.
El tratamiento generalmente es el mismo que para las mujeres no embarazadas. Sin embargo, la radiación y los fármacos radiactivos normalmente se evitan durante el embarazo, especialmente si la dosis fetal puede superar los 100 cGy. En algunos casos, algunos o todos los tratamientos se posponen hasta después del nacimiento si el cáncer se diagnostica tarde en el embarazo. Las primeras entregas a menudo se utilizan para avanzar en el inicio del tratamiento. La cirugía generalmente es segura, pero las cirugías pélvicas durante el primer trimestre pueden causar un aborto espontáneo. Algunos tratamientos, especialmente ciertos medicamentos de quimioterapia administrados durante el primer trimestre, aumentan el riesgo de defectos congénitos y la pérdida del embarazo (abortos espontáneos y muerte fetal intrauterina).
No se requieren abortos electivos y, para las formas y etapas más comunes de cáncer, no mejoran la supervivencia de la madre. En algunos casos, como el cáncer uterino avanzado, el embarazo no puede continuar y en otros, la paciente puede terminar el embarazo para que pueda comenzar la quimioterapia agresiva.
Algunos tratamientos pueden interferir con la capacidad de la madre para dar a luz por vía vaginal o para amamantar. El cáncer de cuello uterino puede requerir un nacimiento por cesárea. La radiación en el pecho reduce la capacidad de ese pecho para producir leche y aumenta el riesgo de mastitis. Además, cuando se administra quimioterapia después del nacimiento, muchos de los medicamentos aparecen en la leche materna, lo que podría dañar al bebé.
Otros animales
La oncología veterinaria, que se concentra principalmente en gatos y perros, es una especialidad cada vez mayor en los países ricos y se pueden ofrecer las principales formas de tratamiento humano, como la cirugía y la radioterapia. Los tipos más comunes de cáncer son diferentes, pero la carga del cáncer parece al menos tan alta en las mascotas como en los humanos. Los animales, generalmente roedores, se utilizan a menudo en la investigación del cáncer y los estudios de cánceres naturales en animales más grandes pueden ser beneficiosos para la investigación del cáncer humano.
En los no humanos, se han descrito algunos tipos de cáncer transmisible, en el que el cáncer se propaga entre los animales mediante la transmisión de las propias células tumorales. Este fenómeno se observa en perros con sarcoma de Sticker (también conocido como tumor venéreo transmisible canino) y en demonios de Tasmania con enfermedad del tumor facial del diablo (DFTD).