Vacuna
Definición
| Vacuna | |
|---|---|
 Jonas Salk en 1955 tiene dos botellas de una cultura utilizada para cultivar vacunas contra la polio. | |
| Malla | D014612 |
Una vacuna es una preparación biológica que proporciona inmunidad adquirida activa a una enfermedad en particular. Una vacuna típicamente contiene un agente que se asemeja a un microorganismo causante de enfermedad y, a menudo, está hecho de formas debilitadas o muertas del microbio, sus toxinas o una de sus proteínas de superficie. El agente estimula el sistema inmunitario del cuerpo para que reconozca al agente como una amenaza, lo destruya y para que reconozca y destruya aún más cualquiera de los microorganismos asociados con ese agente que pueda encontrar en el futuro. Las vacunas pueden ser profilácticas (por ejemplo, para prevenir o mejorar los efectos de una infección futura por un agente patógeno natural o "salvaje") o terapéuticas (por ejemplo, se están investigando vacunas contra el cáncer).
La administración de vacunas se llama vacunación. La vacunación es el método más efectivo para prevenir enfermedades infecciosas; la inmunidad generalizada debido a la vacunación es en gran parte responsable de la erradicación mundial de la viruela y de la restricción de enfermedades como la poliomielitis, el sarampión y el tétanos en gran parte del mundo. La efectividad de la vacunación ha sido ampliamente estudiada y verificada; por ejemplo, la vacuna contra la gripe, la vacuna contra el VPH y la vacuna contra la varicela. La Organización Mundial de la Salud (OMS) informa que las vacunas autorizadas están actualmente disponibles para veinticinco diferentes infecciones prevenibles.
Los términos vacuna y vacunación se derivan de la vacuna Variolae (viruela de la vaca), el término ideado por Edward Jenner para denotar la viruela vacuna. Lo usó en 1798 en el largo título de su Investigación sobre la vacuna Variolae conocida como la viruela de la vaca , en la que describió el efecto protector de la viruela bovina contra la viruela. En 1881, para honrar a Jenner, Louis Pasteur propuso que los términos deberían extenderse para cubrir las nuevas inoculaciones protectoras que se estaban desarrollando.
Eficacia
Las vacunas han sido históricamente el medio más eficaz para luchar y erradicar las enfermedades infecciosas. Las limitaciones a su eficacia, sin embargo, existen. A veces, la protección falla porque el sistema inmunitario del huésped simplemente no responde adecuadamente o no responde. La falta de respuesta suele ser consecuencia de factores clínicos como la diabetes, el uso de esteroides, la infección por el VIH o la edad. También podría fallar por razones genéticas si el sistema inmune del huésped no incluye cepas de células B que puedan generar anticuerpos adecuados para reaccionar eficazmente y unirse a los antígenos asociados con el patógeno.
Incluso si el huésped desarrolla anticuerpos, la protección podría no ser adecuada; la inmunidad puede desarrollarse demasiado lentamente para ser efectiva en el tiempo, los anticuerpos pueden no inhabilitar completamente al patógeno, o puede haber múltiples cepas del patógeno, no todas las cuales son igualmente susceptibles a la reacción inmune. Sin embargo, incluso una inmunidad parcial, tardía o débil, como la que resulta de la inmunidad cruzada a una cepa distinta de la cepa objetivo, puede mitigar una infección, lo que resulta en una menor tasa de mortalidad, menor morbilidad y una recuperación más rápida.
Los adyuvantes comúnmente se utilizan para estimular la respuesta inmune, particularmente en personas mayores (de 50 a 75 años en adelante), cuya respuesta inmune a una vacuna simple puede haberse debilitado.
La eficacia o el rendimiento de la vacuna depende de varios factores:
- la enfermedad en sí (para algunas enfermedades, la vacunación es mejor que otras)
- la cepa de la vacuna (algunas vacunas son específicas o, al menos, más eficaces contra cepas particulares de la enfermedad)
- si el programa de vacunación se ha observado adecuadamente.
- respuesta idiosincrásica a la vacunación; algunos individuos son "no respondedores" a ciertas vacunas, lo que significa que no generan anticuerpos incluso después de haber sido vacunados correctamente.
- factores variados como etnicidad, edad o predisposición genética.
Si un individuo vacunado desarrolla la enfermedad vacunados contra (infección de avance), es probable que la enfermedad sea menos virulenta que en las víctimas no vacunadas.
Las siguientes son consideraciones importantes en la efectividad de un programa de vacunación:
- una modelación cuidadosa para anticipar el efecto que una campaña de inmunización tendrá en la epidemiología de la enfermedad en el mediano y largo plazo
- vigilancia continua de la enfermedad relevante después de la introducción de una nueva vacuna
- mantenimiento de altas tasas de inmunización, incluso cuando una enfermedad se ha vuelto rara.
En 1958, hubo 763,094 casos de sarampión en los Estados Unidos; 552 muertes como resultado. Después de la introducción de nuevas vacunas, el número de casos disminuyó a menos de 150 por año (mediana de 56). A principios de 2008, hubo 64 casos sospechosos de sarampión. Cincuenta y cuatro de esas infecciones se asociaron con la importación de otro país, aunque solo el 13% se adquirieron fuera de los Estados Unidos; 63 de los 64 individuos nunca habían sido vacunados contra el sarampión o no estaban seguros de si habían sido vacunados.
Las vacunas han contribuido a la erradicación de la viruela, una de las enfermedades más contagiosas y mortales en los seres humanos. Otras enfermedades como la rubéola, polio, sarampión, paperas, varicela, fiebre tifoidea y están lejos de ser tan común como lo eran hace cien años. Mientras la gran mayoría de las personas son vacunadas, es mucho más difícil para un brote de la enfermedad que se produzca, por no hablar de propagación. Este efecto se llama inmunidad de grupo. La polio, que se transmite sólo entre los seres humanos, es el blanco de una extensa campaña de erradicación que ha visto restringida la polio endémica que sólo algunas partes de tres países (Afganistán, Nigeria y Pakistán). Sin embargo, la dificultad de llegar a todos los niños, así como los malentendidos culturales, han provocado que la fecha de erradicación anticipada se pierda varias veces.
Las vacunas también ayudan a prevenir el desarrollo de resistencia a los antibióticos. Por ejemplo, mediante la reducción en gran medida la incidencia de la neumonía causada por Streptococcus pneumoniae , los programas de vacunación han reducido en gran medida la prevalencia de infecciones resistentes a la penicilina u otros antibióticos de primera línea.
Efectos adversos
La vacunación administrada durante la infancia generalmente es segura. Los efectos adversos, si los hay, generalmente son leves. La tasa de efectos secundarios depende de la vacuna en cuestión. Algunos efectos secundarios comunes incluyen fiebre, dolor alrededor del sitio de la inyección y dolores musculares. Además, algunas personas pueden ser alérgicas a los ingredientes de la vacuna. La vacuna triple viral rara vez se asocia con convulsiones febriles.
Los efectos secundarios graves son extremadamente raros. La vacuna contra la varicela rara vez se asocia con complicaciones en individuos inmunodeficientes y las vacunas contra el rotavirus se asocian moderadamente con la invaginación intestinal.
Tipos
Las vacunas son organismos muertos o inactivados o productos purificados derivados de ellos.
Hay varios tipos de vacunas en uso. Estos representan diferentes estrategias utilizadas para tratar de reducir el riesgo de enfermedad mientras se conserva la capacidad de inducir una respuesta inmune beneficiosa.
Inactivado
Algunas vacunas contienen microorganismos inactivados, pero previamente virulentos, que se han destruido con productos químicos, calor o radiación. Los ejemplos incluyen la vacuna contra la polio, la vacuna contra la hepatitis A, la vacuna contra la rabia y algunas vacunas contra la influenza.
Atenuado
Algunas vacunas contienen microorganismos vivos atenuados. Muchos de estos son virus activos que se han cultivado en condiciones que desactivan sus propiedades virulentas, o que usan organismos estrechamente relacionados pero menos peligrosos para producir una amplia respuesta inmune. Aunque la mayoría de las vacunas atenuadas son virales, algunas son de naturaleza bacteriana. Los ejemplos incluyen las enfermedades virales, fiebre amarilla, sarampión, paperas y rubéola, y la enfermedad bacteriana tifoidea. La vacuna viva Mycobacterium tuberculosis desarrollada por Calmette y Guérin no está hecha de una cepa contagiosa, pero contiene una cepa virulentamente modificada llamada "BCG" que se utiliza para provocar una respuesta inmune a la vacuna. La vacuna viva atenuada que contiene la cepa Yersinia pestis EV se utiliza para la inmunización contra la peste. Las vacunas atenuadas tienen algunas ventajas y desventajas. Por lo general, provocan respuestas inmunológicas más duraderas y son el tipo preferido para adultos sanos. Pero pueden no ser seguros para su uso en personas inmunocomprometidas, y en raras ocasiones mutar a una forma virulenta y causar enfermedades.
Toxoide
Las vacunas de toxoides están hechas de compuestos tóxicos inactivados que causan enfermedades en lugar de microorganismos. Los ejemplos de vacunas basadas en toxoides incluyen tétanos y difteria. Las vacunas de toxoides son conocidas por su eficacia. No todos los toxoides son para microorganismos; por ejemplo, el toxoide Crotalus atrox se usa para vacunar a los perros contra las picaduras de serpiente de cascabel.
Subunidad
Subunidad proteica: en lugar de introducir un microorganismo inactivado o atenuado en un sistema inmune (que constituiría una vacuna de "agente completo"), un fragmento de este puede crear una respuesta inmune. Los ejemplos incluyen la subunidad de vacuna contra la hepatitis B que está compuesta solo de las proteínas de superficie del virus (previamente extraído del suero sanguíneo de pacientes crónicamente infectados, pero ahora producido por recombinación de los genes virales en levadura) o como una vacuna de algas comestibles, la vacuna de partículas similares a virus (VLP) contra el virus del papiloma humano (VPH) que está compuesta por la proteína de la cápside principal viral y las subunidades de hemaglutinina y neuraminidasa del virus de la influenza. La vacuna de subunidades se está utilizando para la inmunización contra la peste.
Conjugado
Conjugado: ciertas bacterias tienen capas externas de polisacáridos que son poco inmunogénicas. Al unir estas capas externas a proteínas (por ejemplo, toxinas), el sistema inmune puede ser llevado a reconocer el polisacárido como si fuera un antígeno de proteína. Este enfoque se usa en la vacuna Haemophilus influenzae tipo B.
Experimental
Varias vacunas innovadoras también están en desarrollo y en uso:
- Las vacunas de células dendríticas combinan células dendríticas con antígenos para presentar los antígenos a los glóbulos blancos del cuerpo, estimulando así una reacción inmune. Estas vacunas han mostrado algunos resultados preliminares positivos para el tratamiento de tumores cerebrales y también se prueban en el melanoma maligno.
- Vector recombinante: al combinar la fisiología de un microorganismo y el ADN del otro, se puede crear inmunidad contra enfermedades que tienen procesos de infección complejos. Un ejemplo es la vacuna RVSV-ZEBOV con licencia para Merck que se está utilizando en 2018 para combatir el ébola en el Congo.
- Vacunación con ADN: un enfoque alternativo y experimental para la vacunación llamado vacunación con ADN, creado a partir del ADN de un agente infeccioso, está en desarrollo. El mecanismo propuesto es la inserción (y expresión, potenciada por el uso de electroporación, que desencadena el reconocimiento del sistema inmune) del ADN viral o bacteriano en células humanas o animales. Algunas células del sistema inmune que reconocen las proteínas expresadas montarán un ataque contra estas proteínas y células que las expresan. Debido a que estas células viven durante mucho tiempo, si el patógeno que normalmente expresa estas proteínas se encuentra en un momento posterior, serán atacadas instantáneamente por el sistema inmune. Una ventaja potencial de las vacunas de ADN es que son muy fáciles de producir y almacenar. A partir de 2015, la vacunación con ADN sigue siendo experimental y no está aprobada para uso humano.
- Las vacunas de péptidos receptores de células T están en desarrollo para varias enfermedades usando modelos de fiebre del valle, estomatitis y dermatitis atópica. Se ha demostrado que estos péptidos modulan la producción de citoquinas y mejoran la inmunidad mediada por células.
- Dirigir las proteínas bacterianas identificadas que están involucradas en la inhibición del complemento neutralizaría el mecanismo clave de virulencia bacteriana.
Si bien la mayoría de las vacunas se crean utilizando compuestos inactivados o atenuados de microorganismos, las vacunas sintéticas están compuestas principalmente o totalmente por péptidos sintéticos, carbohidratos o antígenos.
Valencia
Las vacunas pueden ser monovalentes (también llamadas univalentes ) o multivalentes (también llamadas polivalentes ). Una vacuna monovalente está diseñada para inmunizar contra un único antígeno o único microorganismo. Una vacuna multivalente o polivalente está diseñada para inmunizar contra dos o más cepas del mismo microorganismo, o contra dos o más microorganismos. La valencia de una vacuna multivalente puede denotarse con un prefijo griego o latín (por ejemplo, tetravalente o tetravalente ). En ciertos casos, una vacuna monovalente puede ser preferible para desarrollar rápidamente una respuesta inmune fuerte.
Heterotypic
También conocidas como vacunas heterólogas o "Jennerianas", son vacunas que son agentes patógenos de otros animales que no causan enfermedades o causan enfermedades leves en el organismo que se está tratando. El ejemplo clásico es el uso de Jenner de la viruela vacuna para protegerse contra la viruela. Un ejemplo actual es el uso de la vacuna BCG hecha de Mycobacterium bovis para proteger contra la tuberculosis humana.
Nomenclatura
Se han desarrollado varias abreviaturas bastante estandarizadas para nombres de vacunas, aunque la estandarización de ninguna manera es centralizada o global. Por ejemplo, los nombres de las vacunas utilizados en los Estados Unidos tienen abreviaturas bien establecidas que también son ampliamente conocidas y utilizadas en otros lugares. En una página web de los Centros para el Control y la Prevención de Enfermedades de EE. UU., Se encuentra disponible una lista extensa de ellos en una tabla clasificable y de libre acceso. La página explica que "Las abreviaturas [en] esta tabla (Columna 3) fueron estandarizadas conjuntamente por el personal de los Centros para el Control y la Prevención de Enfermedades, Grupos de Trabajo ACIP, el editor del Informe Semanal de Morbilidad y Mortalidad (MMWR), el editor de Epidemiología y prevención de enfermedades prevenibles por vacunación(The Pink Book), miembros de ACIP y organizaciones de enlace con ACIP. "Algunos ejemplos son" DTaP "para toxoides diftérico y tetánico y vacuna pertussis acelular," DT "para toxoides diftérico y tetánico, y" Td "para tétanos y difteria toxoides. En su página sobre vacunación contra el tétanos, el CDC explica además que "Las letras mayúsculas en estas abreviaturas denotan dosis completas de toxoides de difteria (D) y tétanos (T) y vacuna pertussis (P). Las minúsculas "d" y "p" denotan dosis reducidas de difteria y tos ferina usadas en las formulaciones de adolescentes / adultos. La 'a' en DTaP y Tdap significa 'acelular', lo que significa que el componente pertussis contiene solo una parte del organismo pertussis. "Otra lista de abreviaciones de vacunas establecidas está en el CDC ' s página llamada "Acrónimos y abreviaturas de vacunas", con abreviaturas utilizadas en los registros de vacunación de EE. UU. El sistema de nombres adoptados de los Estados Unidos tiene algunas convenciones para el orden de las palabras de los nombres de las vacunas, colocando los nombres principales primero y los adjetivos postpositivamente. Esta es la razón por la cual el USAN para "OPV" es "vacuna de poliovirus viva oral" en lugar de "vacuna de poliovirus oral".
Desarrollando inmunidad
El sistema inmunitario reconoce a los agentes de vacunas como extraños, los destruye y los "recuerda". Cuando se encuentra la versión virulenta de un agente, el cuerpo reconoce la capa proteica del virus y, por lo tanto, está preparado para responder, (1) neutralizando al agente diana antes de que pueda ingresar a las células, y (2) reconozca y destruya las células infectadas antes de que ese agente pueda multiplicarse a vastos números.
Cuando dos o más vacunas se mezclan juntas en la misma formulación, las dos vacunas pueden interferir. Esto ocurre con mayor frecuencia con las vacunas vivas atenuadas, donde uno de los componentes de la vacuna es más robusto que los otros y suprime el crecimiento y la respuesta inmune a los otros componentes. Este fenómeno se observó por primera vez en la vacuna de polio Sabin trivalente, donde la cantidad de virus de serotipo 2 en la vacuna tuvo que reducirse para evitar que interfiera con la "toma" de los virus de serotipo 1 y 3 en la vacuna. También se ha encontrado que este fenómeno es un problema con las vacunas contra el dengue que se investigan actualmente, donde se encontró que el serotipo DEN-3 predominaba y suprimía la respuesta a los serotipos DEN-1, -2 y -4.
Adyuvantes y conservantes
Las vacunas generalmente contienen uno o más adyuvantes, que se usan para estimular la respuesta inmune. El toxoide tetánico, por ejemplo, generalmente se adsorbe en alumbre. Esto presenta el antígeno de tal manera que produce una acción mayor que el simple toxoide tetánico acuoso. Las personas que tienen una reacción adversa al toxoide tetánico adsorbido pueden recibir la vacuna simple cuando llegue el momento de un refuerzo.
En la preparación de la campaña del Golfo Pérsico de 1990, se utilizó la vacuna contra la tos ferina de células enteras como adyuvante de la vacuna contra el ántrax. Esto produce una respuesta inmune más rápida que la administración de la vacuna contra el ántrax, lo que es beneficioso si la exposición puede ser inminente.
Las vacunas también pueden contener conservantes para evitar la contaminación con bacterias u hongos. Hasta hace pocos años, el conservante timerosal se usaba en muchas vacunas que no contenían virus vivos. A partir de 2005, la única vacuna infantil en los EE. UU. Que contiene timerosal en cantidades mayores que las trazas es la vacuna contra la influenza, que actualmente se recomienda solo para niños con ciertos factores de riesgo. Las vacunas antigripales de dosis única suministradas en el Reino Unido no incluyen el tiomersal (su nombre en el Reino Unido) en los ingredientes. Los conservantes pueden usarse en diversas etapas de producción de vacunas, y los métodos de medición más sofisticados pueden detectar rastros de ellos en el producto terminado, como pueden ocurrir en el medio ambiente y la población en general.
Programar
- Para obtener información específica del país sobre las políticas y prácticas de vacunación, ver: Política de vacunación
Para proporcionar la mejor protección, se recomienda que los niños reciban la vacuna tan pronto como su sistema inmunológico esté lo suficientemente desarrollado como para responder a vacunas particulares, con inyecciones de "refuerzo" adicionales para lograr la "inmunidad completa". Esto ha llevado al desarrollo de programas complejos de vacunación. En los Estados Unidos, el Comité Asesor sobre Prácticas de Inmunización, que recomienda adiciones al cronograma para los Centros para el Control y Prevención de Enfermedades, recomienda la vacunación rutinaria de los niños contra: hepatitis A, hepatitis B, polio, paperas, sarampión, rubéola, difteria, tos ferina, tétanos, HiB, varicela, rotavirus, influenza, enfermedad meningocócica y neumonía. Se recomienda una gran cantidad de vacunas y refuerzos (hasta 24 inyecciones para la edad de dos años), lo que ha provocado problemas para lograr el cumplimiento total.
Además de las recomendaciones para vacunas y refuerzos infantiles, se recomiendan muchas vacunas específicas para otras edades o para inyecciones repetidas durante toda la vida, más comúnmente para el sarampión, el tétanos, la influenza y la neumonía. Las mujeres embarazadas a menudo son examinadas para detectar resistencia continua a la rubéola. La vacuna contra el virus del papiloma humano se recomienda en los EE. UU. (A partir de 2011) y en el Reino Unido (a partir de 2009). Las recomendaciones de vacunas para los ancianos se concentran en la neumonía y la gripe, que son más mortales para ese grupo. En 2006, se introdujo una vacuna contra el herpes zóster, una enfermedad causada por el virus de la varicela, que generalmente afecta a los ancianos.
Historia
Antes de la introducción de la vacunación con material de casos de viruela bovina (inmunización heterotípica), la viruela podría prevenirse mediante la inoculación deliberada del virus de la viruela, más tarde denominada variolación para distinguirla de la vacunación contra la viruela. Los primeros indicios de la práctica de la inoculación de la viruela en China se producen durante el siglo X. Los chinos también practicaron el uso documentado más antiguo de la variolación, que data del siglo XV. Implementaron un método de "insuflación nasal" administrado soplando material de viruela en polvo, generalmente costras, por las fosas nasales. Varias técnicas de insuflación se han registrado a lo largo de los siglos XVI y XVII en China. Dos informes sobre la práctica china de inoculación fueron recibidos por la Royal Society en Londres en 1700; uno por el Dr.
En algún momento durante finales de la década de 1760, mientras servía como aprendiz de cirujano / boticario, Edward Jenner se enteró de la historia, común en las áreas rurales, de que los trabajadores de la lechería nunca tendrían la viruela a menudo fatal o desfigurante, porque ya habían tenido viruela vacuna, que tiene un efecto muy leve en los humanos En 1796, Jenner tomó pus de la mano de una lechera con viruela vacuna, lo rascó en el brazo de un niño de 8 años, James Phipps, y seis semanas más tarde inoculó (variolated) al niño con viruela, después de observar que lo hizo no atrapar la viruela Jenner extendió sus estudios y en 1798 informó que su vacuna era segura en niños y adultos y que podía transferirse de la mano a mano, reduciendo la dependencia de los suministros inciertos de las vacas infectadas. Dado que la vacunación con viruela vacuna fue mucho más segura que la inoculación de la viruela, esta última,
La segunda generación de vacunas fue introducida en la década de 1880 por Louis Pasteur, quien desarrolló vacunas contra el cólera y el ántrax de pollo, y desde fines del siglo XIX las vacunas se consideraron una cuestión de prestigio nacional y se promulgaron leyes de vacunación obligatoria.
En el siglo XX, se introdujeron varias vacunas exitosas, incluidas las contra la difteria, el sarampión, las paperas y la rubéola. Los principales logros incluyen el desarrollo de la vacuna contra la polio en la década de 1950 y la erradicación de la viruela durante los años sesenta y setenta. Maurice Hilleman fue el más prolífico de los desarrolladores de las vacunas en el siglo XX. A medida que las vacunas se volvieron más comunes, muchas personas comenzaron a darlas por sentadas. Sin embargo, las vacunas siguen siendo esquivas para muchas enfermedades importantes, como el herpes simple, la malaria, la gonorrea y el VIH.
Cronología
Economía del desarrollo
Un desafío en el desarrollo de vacunas es económico: muchas de las enfermedades más demandantes de una vacuna, incluidos el VIH, la malaria y la tuberculosis, existen principalmente en los países pobres. Las empresas farmacéuticas y las empresas de biotecnología tienen pocos incentivos para desarrollar vacunas para estas enfermedades, ya que existe poco potencial de ingresos. Incluso en los países más prósperos, los rendimientos financieros suelen ser mínimos y los riesgos financieros y de otro tipo son grandes.
La mayoría del desarrollo de vacunas hasta la fecha se ha basado en fondos de "empuje" por parte del gobierno, universidades y organizaciones sin fines de lucro. Muchas vacunas han sido muy rentables y beneficiosas para la salud pública. El número de vacunas administradas en la actualidad ha aumentado dramáticamente en las últimas décadas. Este aumento, particularmente en el número de vacunas diferentes administradas a los niños antes del ingreso a las escuelas, puede deberse a los mandatos y el apoyo del gobierno, más que a los incentivos económicos.
Patentes
La presentación de patentes en procesos de desarrollo de vacunas también puede verse como un obstáculo para el desarrollo de nuevas vacunas. Debido a la protección débil ofrecida a través de una patente sobre el producto final, la protección de la innovación con respecto a las vacunas a menudo se realiza mediante la patente de los procesos utilizados en el desarrollo de nuevas vacunas, así como la protección del secreto.
Según la Organización Mundial de la Salud, la mayor barrera para la producción local de vacunas en los países menos desarrollados no ha sido las patentes, sino los requisitos sustanciales de conocimientos financieros, infraestructura y fuerza de trabajo necesarios para la entrada en el mercado. Las vacunas son mezclas complejas de compuestos biológicos y, a diferencia del caso de las drogas, no existen verdaderas vacunas genéricas. La vacuna producida por una nueva instalación debe someterse a pruebas clínicas completas de seguridad y eficacia similares a las experimentadas por la producida por el fabricante original. Para la mayoría de las vacunas, se han patentado procesos específicos. Estos pueden ser eludidos por métodos de fabricación alternativos, pero esto requirió una infraestructura de I + D y una fuerza de trabajo adecuadamente capacitada. En el caso de algunas vacunas relativamente nuevas como la vacuna contra el virus del papiloma humano,
Producción
La producción de vacunas tiene varias etapas. Primero, el antígeno mismo se genera. Los virus se cultivan en células primarias tales como huevos de gallina (por ejemplo, para influenza) o en líneas celulares continuas tales como células humanas cultivadas (por ejemplo, para hepatitis A). Las bacterias se cultivan en biorreactores (p. Ej., Haemophilus influenzae tipo b). Asimismo, se puede generar una proteína recombinante derivada de los virus o bacterias en levaduras, bacterias o cultivos celulares. Después de que se genera el antígeno, se aísla de las células utilizadas para generarlo. Un virus puede necesitar ser inactivado, posiblemente sin necesidad de más purificación. Las proteínas recombinantes necesitan muchas operaciones que implican ultrafiltración y cromatografía en columna. Finalmente, la vacuna se formula añadiendo adyuvantes, estabilizantes y conservantes según sea necesario. El coadyuvante mejora la respuesta inmune del antígeno, los estabilizadores aumentan la vida de almacenamiento y los conservantes permiten el uso de viales multidosis. Las vacunas combinadas son más difíciles de desarrollar y producir debido a las posibles incompatibilidades e interacciones entre los antígenos y otros ingredientes involucrados.
Las técnicas de producción de vacunas están evolucionando. Se espera que las células de mamíferos cultivadas sean cada vez más importantes, en comparación con las opciones convencionales, como los huevos de gallina, debido a una mayor productividad y una baja incidencia de problemas de contaminación. Se espera que la tecnología de recombinación que produce vacunas genéticamente desintoxicadas crezca en popularidad para la producción de vacunas bacterianas que usan toxoides. Se espera que las vacunas combinadas reduzcan las cantidades de antígenos que contienen y, por lo tanto, disminuyan las interacciones indeseables mediante el uso de patrones moleculares asociados a patógenos.
En 2010, India produjo el 60 por ciento de la vacuna mundial por valor de aproximadamente $ 900 millones (€ 670 millones).
Excipientes
Además de la vacuna activa en sí misma, los siguientes excipientes y compuestos de fabricación residual están presentes o pueden estar presentes en las preparaciones de vacunas:
- Sales de aluminio o geles se agregan como adyuvantes. Los adyuvantes se agregan para promover una respuesta más temprana y más potente, y una respuesta inmune más persistente a la vacuna; permiten una menor dosis de vacuna.
- Se agregan antibióticos a algunas vacunas para prevenir el crecimiento de bacterias durante la producción y el almacenamiento de la vacuna.
- La proteína del huevo está presente en las vacunas contra la gripe y la fiebre amarilla, ya que se preparan con huevos de gallina. Otras proteínas pueden estar presentes.
- El formaldehído se usa para inactivar productos bacterianos para vacunas de toxoide. El formaldehído también se usa para inactivar virus no deseados y matar bacterias que podrían contaminar la vacuna durante la producción.
- El glutamato monosódico (MSG) y el 2-fenoxietanol se usan como estabilizadores en algunas vacunas para ayudar a que la vacuna no se modifique cuando la vacuna se expone al calor, la luz, la acidez o la humedad.
- El timerosal es un antimicrobiano que contiene mercurio que se agrega a los viales de la vacuna que contienen más de una dosis para prevenir la contaminación y el crecimiento de bacterias potencialmente dañinas. Debido a la controversia que rodea al timerosal, se ha eliminado de la mayoría de las vacunas, excepto la influenza de uso múltiple, donde se redujo a niveles para que una sola dosis contuviera menos de 1 microgramo de mercurio, un nivel similar al de consumir 10 g de atún enlatado.
Papel de los conservantes
Muchas vacunas necesitan conservantes para evitar efectos adversos graves, como la infección por Staphylococcus , que en un incidente de 1928 causó la muerte de 12 de 21 niños inoculados con una vacuna antidiftérica que carecía de un conservante. Varios conservantes están disponibles, incluidos tiomersal, fenoxietanol y formaldehído. El tiomersal es más efectivo contra las bacterias, tiene una mejor vida útil y mejora la estabilidad, la potencia y la seguridad de la vacuna; pero, en los EE. UU., la Unión Europea y algunos otros países ricos, ya no se usa como conservante en vacunas infantiles, como medida de precaución debido a su contenido de mercurio. Aunque se han hecho afirmaciones controvertidas de que el tiomersal contribuye al autismo, ninguna evidencia científica convincente respalda estas afirmaciones.
Sistemas de entrega
El desarrollo de nuevos sistemas de administración aumenta la esperanza de que las vacunas sean más seguras y más eficientes de administrar y entregar. Las líneas de investigación incluyen liposomas e ISCOM (complejo inmunoestimulante).
Desarrollos notables en las tecnologías de administración de vacunas han incluido las vacunas orales. Los primeros intentos de aplicar vacunas orales mostraron diversos grados de promesa, comenzando a principios del siglo XX, en un momento en que la posibilidad misma de una vacuna antibacteriana oral eficaz era controvertida. Por la década de 1930 hubo un creciente interés en el valor profiláctico de una vacuna oral contra la fiebre tifoidea, por ejemplo.
Una vacuna oral contra la polio resultó efectiva cuando las vacunas fueron administradas por personal voluntario sin capacitación formal; los resultados también demostraron una mayor facilidad y eficiencia en la administración de las vacunas. Las vacunas orales eficaces tienen muchas ventajas; por ejemplo, no hay riesgo de contaminación sanguínea. Las vacunas destinadas a la administración oral no necesitan ser líquidas, y como sólidos, por lo general son más estables y menos propensas a dañarse o deteriorarse al congelarse durante el transporte y el almacenamiento. Tal estabilidad reduce la necesidad de una "cadena de frío": los recursos necesarios para mantener las vacunas dentro de un rango de temperatura restringido desde la etapa de fabricación hasta el punto de administración, lo que, a su vez, puede reducir los costos de las vacunas.
Un enfoque de microagujas, que todavía está en etapas de desarrollo, utiliza "proyecciones puntiagudas fabricadas en matrices que pueden crear vías de administración de vacunas a través de la piel".
Un sistema experimental de administración de vacunas sin aguja se está sometiendo a pruebas con animales. Un parche del tamaño de un sello similar a un vendaje adhesivo contiene aproximadamente 20,000 proyecciones microscópicas por cm cuadrado. Esta administración dérmica potencialmente aumenta la efectividad de la vacunación, mientras que requiere menos vacuna que la inyección.
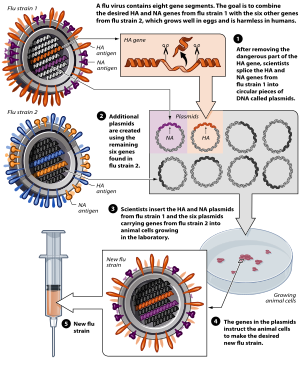
Plásmidos
El uso de plásmidos ha sido validado en estudios preclínicos como una estrategia de vacuna protectora contra el cáncer y las enfermedades infecciosas. Sin embargo, en estudios en humanos, este enfoque no ha logrado brindar un beneficio clínicamente relevante. La eficacia global de la inmunización con ADN plásmido depende del aumento de la inmunogenicidad del plásmido al mismo tiempo que corrige los factores implicados en la activación específica de las células efectoras inmunes.
Medicina Veterinaria
Las vacunas de los animales se usan tanto para prevenir sus enfermedades contraídas como para prevenir la transmisión de enfermedades a los humanos. Ambos animales se mantienen como mascotas y los animales criados como ganado son vacunados rutinariamente. En algunos casos, las poblaciones silvestres pueden ser vacunadas. Esto a veces se logra con la distribución de alimentos enlazados a la vacuna en un área propensa a la enfermedad y se ha utilizado para tratar de controlar la rabia en los mapaches.
En los casos de rabia, la ley puede exigir la vacunación antirrábica de los perros. Otras vacunas caninas incluyen moquillo canino, parvovirus canino, hepatitis canina infecciosa, adenovirus-2, leptospirosis, bordatella, virus parainfluenza canino y enfermedad de Lyme, entre otros.
Se han documentado casos de vacunas veterinarias utilizadas en humanos, ya sean intencionales o accidentales, con algunos casos de enfermedades resultantes, sobre todo con brucelosis. Sin embargo, la notificación de tales casos es rara y se ha estudiado muy poco sobre la seguridad y los resultados de tales prácticas. Con el advenimiento de la vacunación en aerosol en clínicas veterinarias para animales de compañía, la exposición humana a patógenos que no se transportan naturalmente en humanos, como Bordetella bronchiseptica, probablemente ha aumentado en los últimos años. En algunos casos, especialmente en rabia, la vacuna veterinaria paralela contra un patógeno puede ser tanto como órdenes de magnitud más económica que la humana.
Vacunas DIVA
Las vacunas DIVA (diferenciación de animales infectados y vacunados) permiten diferenciar entre animales infectados y vacunados.
Las vacunas DIVA llevan al menos un epítopo menor que los microorganismos que circulan en el campo. Una prueba de diagnóstico acompañante que detecta anticuerpos contra ese epítopo nos permite hacer esa diferenciación.
Primeras vacunas DIVA
Las primeras vacunas DIVA (anteriormente denominadas vacunas marcadoras y desde 1999 acuñadas como vacunas DIVA) y las pruebas de diagnóstico complementarias han sido desarrolladas por JT van Oirschot y sus colegas en el Instituto Veterinario Central en Lelystad, Países Bajos. Descubrieron que algunas vacunas existentes contra la pseudorabia (también denominada enfermedad de Aujeszky) tenían deleciones en su genoma viral (entre ellas, el gen gE). Se produjeron anticuerpos monoclonales contra esa deleción y se seleccionaron para desarrollar un ELISA que demostrara anticuerpos contra gE. Además, se construyeron nuevas vacunas genéticamente modificadas gE negativas. En la misma línea, se han desarrollado vacunas DIVA y pruebas complementarias de diagnóstico contra infecciones por herpesvirus bovino 1.
Uso en la práctica
La estrategia DIVA se ha aplicado en varios países y ha erradicado con éxito el virus de la seudorrabia. Las poblaciones de cerdos se vacunaron intensamente y se controlaron mediante la prueba de diagnóstico complementaria y, posteriormente, los cerdos infectados se eliminaron de la población. Las vacunas contra el herpesvirus bovino 1 DIVA también se utilizan ampliamente en la práctica.
Otras vacunas DIVA (en desarrollo)
Los científicos han puesto y todavía están poniendo mucho esfuerzo en aplicar el principio DIVA a una amplia gama de enfermedades infecciosas, como, por ejemplo, la peste porcina clásica, la gripe aviar, la infección por Actinobacillus pleuropneumonia y la Salmonella en cerdos.
Tendencias
El desarrollo de vacunas tiene varias tendencias:
- Hasta hace poco, la mayoría de las vacunas estaban dirigidas a bebés y niños, pero los adolescentes y los adultos son cada vez más blanco.
- Las combinaciones de vacunas son cada vez más comunes; Las vacunas que contienen cinco o más componentes se usan en muchas partes del mundo.
- Se están desarrollando nuevos métodos de administración de vacunas, como parches para la piel, aerosoles a través de dispositivos de inhalación y plantas modificadas genéticamente.
- Las vacunas se diseñan para estimular respuestas inmunes innatas, así como adaptativas.
- Se están haciendo intentos para desarrollar vacunas para ayudar a curar infecciones crónicas, en lugar de prevenir enfermedades.
- Se están desarrollando vacunas para defenderse de ataques bioterroristas como el ántrax, la peste y la viruela.
- La apreciación de las diferencias de sexo y embarazo en las respuestas a las vacunas "podría cambiar las estrategias utilizadas por los funcionarios de salud pública".
- Los científicos ahora están tratando de desarrollar vacunas sintéticas mediante la reconstrucción de la estructura externa de un virus, esto ayudará a prevenir la resistencia a las vacunas.
Los principios que gobiernan la respuesta inmune ahora se pueden usar en vacunas hechas a medida contra muchas enfermedades humanas no infecciosas, como cánceres y trastornos autoinmunes. Por ejemplo, la vacuna experimental CYT006-AngQb se ha investigado como un posible tratamiento para la presión arterial alta. Los factores que afectan las tendencias del desarrollo de la vacuna incluyen el progreso en la medicina de traducción, la demografía, la ciencia normativa, las respuestas políticas, culturales y sociales.
Plantas como biorreactores para la producción de vacunas
Las plantas transgénicas se han identificado como sistemas de expresión prometedores para la producción de vacunas. Las plantas complejas como el tabaco, la patata, el tomate y el plátano pueden tener genes insertados que los hacen producir vacunas utilizables para los humanos. Se han desarrollado plátanos que producen una vacuna humana contra la Hepatitis B. Otro ejemplo es la expresión de una proteína de fusión en plantas transgénicas de alfalfa para la dirección selectiva a células presentadoras de antígeno, aumentando así la potencia de la vacuna contra el Virus de la Diarrea Viral Bovina (BVDV).